:Case
1. ﺑﺎ ﺗﻮﺟﻪ ﺑﻪ ﺷﮑﻞ ﺟﻠﺴﻪي ﻗﺒﻞ در در ژﯾﺘﻠﻤﻦ، وﻗﺘﯽ ﻧﺎﻗﻞ (درﺗﻮﺑﻮل دﯾﺴﺘﺎل) ﮐﺎر ﻧﮑﻨﺪ، ﺳﺪﯾﻢ و ﮐﻠﺮ ﺑﺎزﺟﺬب ﻧﻤﯽﺷﻮﻧﺪ.
از ﻃﺮﻓﯽ، ﺳﺪﯾﻢ از دﯾﺴﺘﺎل ﺑﺎزﺟﺬب ﻧﻤﯽﺷﻮد وﻟﯽ ﯾﮏ ﻣﻘﺪار در ﮐﺎﻟﮑﺘﯿﻨﮓ داﮐﺖ ﺑﺎزﺟﺬب دارد. ﭘﺲ درﮐﻞ ECF ﺗﻐﯿﯿﺮ زﯾﺎدي ﻧﻤﯽﮐﻨﺪ و ﻧﺮﻣﺎل اﺳﺖ. از آﻧﺠﺎ ﮐﻪ ECF ﻧﺮﻣﺎل اﺳﺖ، ﻓﺸﺎرﺧﻮن ﻫﻢ ﻧﺮﻣﺎل اﺳﺖ.ﻣﻨﯿﺰﯾﻢ ﺧﻮن ﭘﺎﯾﯿﻦ اﺳﺖ ﭼﻮن ﺑﺎزﺟﺬب ﻣﻨﯿﺰﯾﻢ واﺑﺴﺘﻪ ﺑﻪ ﺳﺪﯾﻢ اﺳﺖ، ﺳﺪﯾﻢ ﮐﻪ در ادرار زﯾﺎد ﻣﯽﺷﻮد، ﻣﻨﯿﺰﯾﻢ ﻫﻢ در ادرار زﯾﺎد ﻣﯽﺷﻮد. ﺑﻪ ازاي ﺳﺪﯾﻤﯽ ﮐﻪ در ﮐﺎﻟﮑﺘﯿﻨﮓ داﮐﺖ ﺑﺎزﺟﺬب ﻣﯽﺷﻮد، ﭘﺘﺎﺳﯿﻢ دﻓﻊ ﻣﯽﺷﻮد. ﭘﺲ اﻓﺰاﯾﺶ ﺗﺮﺷﺢ ﭘﺘﺎﺳﯿﻢ در ﮐﺎﻟﮑﺘﯿﻨﮓ داﮐﺖ در ﺳﻠﻮل اﺻﻠﯽ را دارﯾﻢ. ﭘﺲ ﺑﯿﻤﺎر ﻫﺎﯾﭙﻮﮐﺎﻟﻤﯽ دارد و ﻫﻢ ﭼﻨﯿﻦ در ﺳﻠﻮل ﺑﯿﻨﺎﺑﯿﻨﯽ اﻓﺰاﯾﺶ ﺗﺮﺷﺢ ﻫﯿﺪروژن دارﯾﻢ، ﭘﺲ ﻓﺮد آﻟﮑﺎﻟﻮز ﻣﺘﺎﺑﻮﻟﯿﮏ دارد.
ﻓﺸﺎر ﺗﻐﯿﯿﺮي ﻧﻤﯽﮐﻨﺪ ﭼﻮن دﯾﺴﺘﺎل ﺗﻮﺑﻮل ﻓﻘﻂ 5 درﺻﺪ ﺳﺪﯾﻢ را ﺑﺎزﺟﺬب ﻣﯽﮐﻨﺪ (ﻧﻘﺶ زﯾﺎدي در ﺑﺎزﺟﺬب ﺳﺪﯾﻢ ﻧﺪارد) ﭘﺲ در ﺻﻮرت اﺧﺘﻼل دﯾﺴﺘﺎل ﺗﻮﺑﻮل، ﻣﺸﮑﻞ ﭼﻨﺪاﻧﯽ ﭘﯿﺶ ﻧﻤﯽآﯾﺪ، از ﻃﺮف دﯾﮕﺮ ﻣﻘﺪاري ﺳﺪﯾﻢ در ﮐﺎﻟﮑﺘﯿﻨﮓ داﮐﺖ ﻧﯿﺰ ﺑﺎزﺟﺬب ﻣﯽﺷﻮد.
2. در ﺳﻨﺪرم ﺑﺎرﺗﺮ، ﭼﻮن ﻗﻮس ﻫﻨﻠﻪ درﮔﯿﺮ اﺳﺖ و ﺳﺪﯾﻢ ﺑﺎزﺟﺬب ﻧﻤﯽﺷﻮد ﭘﺲ ﻓﺸﺎر ﺧﻮن ﭘﺎﯾﯿﻦ ﻣﯽآﯾﺪ. ﺣﺠﻢ ECF ﻫﻢ ﮐﻢ ﻣﯽﺷﻮد، ﭼﺮا اﯾﻦ ﺟﺎ ﺣﺠﻢ ECF ﭘﺎﯾﯿﻦ آﻣﺪ؟ ﭼﻮن ﻗﻮس ﻫﻨﻠﻪ در ﺑﺎزﺟﺬب ﺳﺪﯾﻢ ﻧﻘﺶ ﺑﯿﺸﺘﺮي دارد و 20 ﺗﺎ 30 درﺻﺪ ﺳﺪﯾﻢ از ﻟﻮپ ﻫﻨﻠﻪ ﺑﺎزﺟﺬب ﻣﯽﺷﻮد. ﺑﻨﺎﺑﺮاﯾﻦ وﻗﺘﯽ ﻟﻮپ ﻣﺸﮑﻞ ﭘﯿﺪا ﮐﻨﺪ، ﻣﻘﺪار ﺳﺪﯾﻢ دﻓﻌﯽ اﻓﺰاﯾﺶ ﻣﯽﯾﺎﺑﺪ و ﺣﺠﻢ ECF ﮐﺎﻫﺶ ﭘﯿﺪا ﻣﯽﮐﻨﺪ.
ﭘﺲ دﯾﻮرﺗﯿﮏﻫﺎي loop ﻗﻮﯾﺘﺮ از دﯾﻮرﺗﯿﮏﻫﺎي ﺗﯿﺎزﯾﺪياﻧﺪ، ﭼﻮن ﺟﺎﯾﯽ اﺛﺮ ﻣﯽﮐﻨﻨﺪ ﮐﻪ ﻣﻘﺪار ﺳﺪﯾﻢ ﺑﯿﺸﺘﺮي ﺑﺎزﺟﺬب ﻣﯽﺷﻮد.
در ﻧﺘﯿﺠﻪي ﮐﺎﻫﺶ ECF، ﮐﺎﻫﺶ ﻓﺸﺎر ﺧﻮن دارﯾﻢ، ﭘﺲ ﺳﯿﺴﺘﻢ RAAS ﻓﻌﺎل ﺷﺪه و رﻧﯿﻦ و آﻟﺪوﺳﺘﺮون ﺑﺎﻻ ﻣﯽرود. وﻗﺘﯽ ﺳﺪﯾﻢ در ﻟﻮپ ﻫﻨﻠﻪ ﺑﺎزﺟﺬب ﻧﺸﺪه ﺑﺎﺷﺪ، ادراري ﮐﻪ ﺑﻪ ﮐﺎﻟﮑﺘﯿﻨﮓ داﮐﺖ ﻣﯽرﺳﺪ ﺳﺪﯾﻢ زﯾﺎدي دارد، ﭘﺲ از ﺳﻠﻮلﻫﺎي اﺻﻠﯽ ﭘﺘﺎﺳﯿﻢ ﺑﯿﺸﺘﺮي ﺗﺮﺷﺢ ﺷﺪه و ﻓﺮد دﭼﺎر ﻫﺎﯾﭙﻮﮐﺎﻟﻤﯽ ﻣﯽﺷﻮد. ﻫﻢﭼﻨﯿﻦ از ﺳﻠﻮلﻫﺎي ﺑﯿﻨﺎﺑﯿﻨﯽ H+ ﺑﯿﺸﺘﺮي ﺗﺮﺷﺢ ﻣﯽﺷﻮد، ﭘﺲ ﻓﺮد آﻟﮑﺎﻟﻮز ﻣﺘﺎﺑﻮﻟﯿﮏ دارد.
ﻋﻠﺖ ﺑﺎﻻ ﺑﻮدن ﮐﻠﺴﯿﻢ ادرار در اﯾﻦ ﺣﺎﻟﺖ: در ﻟﻮپ ﻫﻨﻠﻪ ﺑﺎزﺟﺬب ﮐﻠﺴﯿﻢ ﺑﻪ ﺻﻮرت passive و ﻫﻤﺮاه
(واﺑﺴﺘﻪ) ﺑﺎ ﺑﺎزﺟﺬب ﺳﺪﯾﻢ اﺗﻔﺎق ﻣﯽاﻓﺘﺪ (اﻟﺒﺘﻪ ﺑﺎزﺟﺬب ﮐﻠﺴﯿﻢ در ﺗﻮﺑﻮل دﯾﺴﺘﺎل ﻫﻢ اﺗﻔﺎق ﻣﯽاﻓﺘﺪ وﻟﯽ آﻧﺠﺎ ﺑﻪ ﺻﻮرت active و ﺗﺤﺖ ﺗﺎﺛﯿﺮ ﻫﻮرﻣﻮن ﭘﺎراﺗﯿﺮوﺋﯿﺪ اﺳﺖ). ﺑﺎزﺟﺬب ﮐﻠﺴﯿﻢ ﭘﺎراﺳﻠﻮﻻر اﺳﺖ، ﯾﻌﻨﯽ از ﻓﻮاﺻﻞ ﺑﯿﻦ ﺳﻠﻮلﻫﺎ (اﮔﺮ از داﺧﻞ ﺳﻠﻮل ﺑﺎزﺟﺬب اﻧﺠﺎم ﺷﻮد ﺑﻪ آن ﺗﺮاﻧﺲ ﺳﻠﻮﻻر ﻣﯽﮔﻮﯾﯿﻢ)(در ﺑﺎزﺟﺬب ﭘﺎراﺳﻠﻮﻻر ﻫﻢ ﭘﺮوﺗﺌﯿﻦ ﻧﺎﻗﻞ دارﯾﻢ ﮐﻪ ﻣﻬﻢ ﻧﯿﺴﺖ).
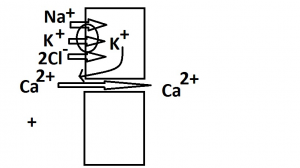
ﻣﮑﺎﻧﯿﺴﻢ ﺑﺎزﺟﺬب:
.1ﮐﻠﺮ و ﺳﺪﯾﻢ و ﭘﺘﺎﺳﯿﻢ از ﻟﻮﻣﻦ ﺑﻪ وﺳﯿﻠﻪي ﻧﺎﻗﻞ وارد ﺳﻠﻮل ﻣﯽﺷﻮﻧﺪ (در اﺑﺘﺪا در ﻟﻮﻣﻦ ﭘﺘﺎﺳﯿﻢ و ﮐﻠﺮ ﺑﻪ ﺻﻮرت KCl ﺑﻪ ﯾﮑﺪﯾﮕﺮ ﺑﺎﻧﺪ ﺷﺪهاﻧﺪ و ﺳﭙﺲ در اﺛﺮ ورود ﯾﻮﻧﯿﺰه ﻣﯽﺷﻮﻧﺪ و ﺑﺎر ﭘﯿﺪا ﻣﯽﮐﻨﻨﺪ.)
.2ﻣﻘﺪاري از ﭘﺘﺎﺳﯿﻢ وارد ﺷﺪه ﺑﻪ ﺳﻠﻮل، دوﺑﺎره از ﻃﺮﯾﻖ ﯾﮏ ﮐﺎﻧﺎل ﺑﻪ ﻟﻮﻣﻦ ﺑﺮ ﻣﯽﮔﺮدد و ﺑﺎر داﺧﻞ ﻟﻮﻣﻦ را ﻣﺜﺒﺖ ﻣﯽﮐﻨﺪ. از آﻧﺠﺎ ﮐﻪ ﺑﺎر ﮐﻠﺴﯿﻢ ﻣﻮﺟﻮد در ﻟﻮﻣﻦ ﻫﻢ ﻣﺜﺒﺖ اﺳﺖ، ﭘﺲ ﮐﻠﺴﯿﻢ ﺑﺎ ﻣﺜﺒﺖ ﺷﺪن ﺑﺎر داﺧﻞ ﻟﻮﻣﻦ راﻧﺪه و ﺑﺎزﺟﺬب ﻣﯽﺷﻮد.
اﮔﺮ اﯾﻦ ﻧﺎﻗﻞ ﮐﺎر ﻧﮑﻨﺪ، در اﺑﺘﺪا ﭘﺘﺎﺳﯿﻢ داﺧﻞ ﺳﻠﻮل ﻧﻤﯽآﯾﺪ و در اداﻣﻪ ﭘﺘﺎﺳﯿﻢ از ﺳﻠﻮل ﺧﺎرج ﻧﻤﯽﺷﻮد و در ﻧﺘﯿﺠﻪ ﺑﺎر ﻟﻮﻣﻦ ﻣﺜﺒﺖ ﻧﻤﯽﺷﻮد و ﮐﻠﺴﯿﻢ ﺑﺎزﺟﺬب ﻧﻤﯽﺷﻮد و در ادرار دﻓﻊ ﮐﻠﺴﯿﻢ دارﯾﻢ. ﭘﺲ دﯾﻮرﺗﯿﮏ loop ﮐﻠﺴﯿﻢ ادرار را زﯾﺎد ﻣﯽﮐﻨﺪ. از دﯾﻮرﺗﯿﮏ ﻟﻮپ در درﻣﺎن ﻫﺎﯾﭙﺮﮐﻠﺴﻤﯽ اﺳﺘﻔﺎده ﻣﯽﮐﻨﯿﻢ. ﭼﻮن ﮐﻠﺴﯿﻢ ادرار زﯾﺎد ﻣﯽﺷﻮد و ﮐﻠﺴﯿﻢ ﺧﻮن ﭘﺎﯾﯿﻦ ﻣﯽآﯾﺪ.
ﺑﻪ ﻋﻠﺖ ﺗﺤﺮﯾﮏ ﺳﯿﺴﺘﻢ رﻧﯿﻦ-آﻧﮋﯾﻮﺗﺎﻧﺴﺘﯿﻦ در ﺳﻨﺪرم ﺑﺎرﺗﺮ، ﺳﻠﻮلﻫﺎي ژوﮐﺴﺘﺎ-ﮔﻠﻮﻣﺮوﻻر ﺑﺮاي ﺗﻮﻟﯿﺪ رﻧﯿﻦ ﺑﯿﺸﺘﺮ، دﭼﺎر ﻫﺎﯾﭙﺮﭘﻼزي ﻣﯽﺷﻮﻧﺪ. ﺷﮑﻞ:
در درﻣﺎن ﺑﺎرﺗﺮ و ژﯾﺘﻠﻤﻦ، داروﯾﯽ ﻣﯽدﻫﯿﻢ ﮐﻪ ﭘﺘﺎﺳﯿﻢ را ﺣﻔﻆ ﮐﻨﺪ و ﻧﮕﺬارد ﺗﺮﺷﺢ ﺷﻮد. ﭘﺲ از دﯾﻮرﺗﯿﮏﻫﺎي ﺣﺎﻓﻆ ﭘﺘﺎﺳﯿﻢ ﺑﻪ ﻫﻤﺮاه ﻣﮑﻤﻞ ﭘﺘﺎﺳﯿﻢ اﺳﺘﻔﺎده ﻣﯽﮐﻨﯿﻢ.
در ژﯾﺘﻠﻤﻦ، ﻋﻼوه ﺑﺮ دﯾﻮرﺗﯿﮏ ﺣﺎﻓﻆ ﭘﺘﺎﺳﯿﻢ و ﻣﮑﻤﻞ ﭘﺘﺎﺳﯿﻢ، ﻣﻨﯿﺰﯾﻢ ﻫﻢ ﻣﯽدﻫﯿﻢ، ﭼﻮن ﻣﻨﯿﺰﯾﻢ ﺑﯿﻤﺎر ﻧﯿﺰ ﭘﺎﯾﯿﻦ اﺳﺖ وﻟﯽ در ﺑﺎرﺗﺮ ﻣﻨﯿﺰﯾﻢ ﻧﻤﯽدﻫﯿﻢ (ﭼﻮن در ﺑﺎرﺗﺮ ﻣﻨﯿﺰﯾﻢ ﻧﺮﻣﺎل اﺳﺖ. ﻋﻠﺖ: ﻣﺤﻞ ﻋﻤﺪهي ﺑﺎزﺟﺬب ﻣﻨﯿﺰﯾﻢ ﺗﻮﺑﻮل دﯾﺴﺘﺎل اﺳﺖ و ﺑﻪ ﻗﻮس ﻫﻨﻠﻪ رﺑﻄﯽ ﻧﺪارد). ﺑﯿﻤﺎر ﺗﺎ آﺧﺮ ﻋﻤﺮ ﺑﺎﯾﺪ اﯾﻦ داروﻫﺎ را ﻣﺼﺮف ﮐﻨﺪ و ﯾﮏ رژﯾﻢ ﻏﺬاﯾﯽ ﭘﺮ ﭘﺘﺎﺳﯿﻢ داﺷﺘﻪ ﺑﺎﺷﺪ. زﻣﯿﻨﻪي ژﻧﺘﯿﮑﯽ ﻧﯿﺰ در اﯾﻦ ﺑﯿﻤﺎريﻫﺎ ﻣﻬﻢ اﺳﺖ. – ژﯾﺘﻠﻤﻦ ﺷﺎﯾﻊﺗﺮ از ﺑﺎرﺗﺮ اﺳﺖ.
اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ: اﻓﺖ ph ﺧﻮن ﻫﻤﺮاه ﺑﺎ ﮐﺎﻫﺶ ﺑﯽﮐﺮﺑﻨﺎت ﭘﻼﺳﻤﺎ. (ﻋﮑﺲ آﻟﮑﺎﻟﻮز)
ph ﻃﺒﯿﻌﯽ 7,38 = و ﺑﯽﮐﺮﺑﻨﺎت ﭘﻼﺳﻤﺎ 22-26=، اﮔﺮ اﯾﻦ ﻣﻘﺎدﯾﺮ از 22 و 7,38 ﮐﻤﺘﺮ ﺑﺎﺷﻨﺪ، ﺑﯿﻤﺎر اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ دارد.
ﻋﻠﻞ اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ ﯾﺎ در واﻗﻊ ﻋﻠﻞ اﻓﺖ ﺑﯽﮐﺮﺑﻨﺎت:
اﻟﻒ.اﻓﺰاﯾﺶ دﻓﻊ ﺑﯽﮐﺮﺑﻨﺎت از ﻃﺮﯾﻖ:
.1دﻓﻊ از دﺳﺘﮕﺎه ﮔﻮارش: اﺳﻬﺎل. در ﺗﺮﺷﺤﺎت ﮐﻮﻟﻮن ﺑﺮﺧﻼف ﻣﻌﺪه (ﮐﻪ اﺳﯿﺪي اﺳﺖ) ﻣﻘﺪار زﯾﺎدي ﺑﯽﮐﺮﺑﻨﺎت وﺟﻮد دارد ﮐﻪ دﻓﻊ ﻣﯽﺷﻮد.
.2دﻓﻊ از ﮐﻠﯿﻪ: ﺑﯽﮐﺮﺑﻨﺎﺗﻮري. ﻣﺤﻞ ﻋﻤﺪهي ﺑﺎزﺟﺬب ﺑﯽﮐﺮﺑﻨﺎت (%60) در ﮐﻠﯿﻪ، ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل اﺳﺖ. ﭘﺲ اﮔﺮ ﺑﯽﮐﺮﺑﻨﺎﺗﻮري داﺷﺘﻪ ﺑﺎﺷﯿﻢ، درواﻗﻊ ﺑﺎزﺟﺬب ﺑﯽﮐﺮﺑﻨﺎت دﭼﺎر ﻣﺸﮑﻞ ﺷﺪه و اﺣﺘﻤﺎﻻً ﻣﺸﮑﻞ/آﺳﯿﺐ ﻣﺮﺑﻮط ﺑﻪ ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل اﺳﺖ.
در ﻧﺘﯿﺠﻪي آﺳﯿﺐ/اﺧﺘﻼل ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل، اﺳﯿﺪوزي دارﯾﻢ ﺑﻪ ﻧﺎم: رﻧﺎل ﺗﻮﺑﻮﻻر اﺳﯿﺪوزﯾﺲ ﺗﯿﭗ 2 .(Renal Tubular Acidosis II / RTA II) در اﯾﻦ ﺑﯿﻤﺎري دﻓﻊ ﺑﯽﮐﺮﺑﻨﺎت در ادرار دارﯾﻢ و ﻋﻠﺖ آن اﺷﮑﺎل در ﺑﺎزﺟﺬب ﺑﯽﮐﺮﺑﻨﺎت در ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل اﺳﺖ.
ب.اﻓﺰاﯾﺶ ﻣﻘﺪار ﻣﺼﺮف ﻣﻮاد اﯾﺠﺎد ﮐﻨﻨﺪهي ﻣﺘﺎﺑﻮﻟﯿﺖ اﺳﯿﺪي/ﻣﺴﻤﻮﻣﯿﺖﻫﺎ:
.1ﻣﺼﺮف زﯾﺎد آﺳﭙﺮﯾﻦ (ﺳﺎﻟﯿﺴﯿﻼت)—< ﺗﻮﻟﯿﺪ اﺳﯿﺪ ﺳﺎﻟﯿﺴﯿﻠﯿﮏ (در ﺧﻮدﮐﺸﯽ)
.2ﻣﺘﺎﻧﻮل <— اﺳﯿﺪ ﻓﺮﻣﯿﮏ (اﺳﯿﺪ ﻣﻮرﭼﻪ)
.3اﺗﯿﻠﻦ ﮔﻠﯿﮑﻮل (ﺿﺪ ﯾﺦ) <— اﺳﯿﺪ ﮔﻠﯿﮑﻮﻟﯿﮏ
ج.اﻓﺰاﯾﺶ ﺗﻮﻟﯿﺪ اﺳﯿﺪ در ﺑﺪن:
.1اﻓﺰاﯾﺶ ﺗﻮﻟﯿﺪ اﺳﯿﺪ ﻻﮐﺘﯿﮏ
.2ﮐﺘﻮ اﺳﯿﺪوز (اﻓﺰاﯾﺶ ﺗﻮﻟﯿﺪ ﮐﺘﻮاﺳﯿﺪﻫﺎ): در ﺣﺎﻟﺖ ﻃﺒﯿﻌﯽ ﻧﺘﯿﺠﻪي ﻣﺘﺎﺑﻮﻟﯿﺴﻢ اﺳﯿﺪﻫﺎي ﭼﺮب fatty) (acids ﺗﻮﻟﯿﺪ آب و CO2 اﺳﺖ، اﻣﺎ در ﻋﺪم/ﻧﺎﮐﺎﻓﯽ ﺑﻮدن اﻧﺴﻮﻟﯿﻦ، ﻣﺘﺎﺑﻮﻟﯿﺴﻢ اﺳﯿﺪﻫﺎي ﭼﺮب ﻣﻨﺠﺮ ﺑﻪ ﺗﻮﻟﯿﺪ ﮐﺘﻮاﺳﯿﺪﻫﺎ ﺷﺪه و ﮐﺘﻮاﺳﯿﺪوز اﯾﺠﺎد ﻣﯽﮐﻨﺪ (ﭘﺲ اﻓﺮاد دﯾﺎﺑﺘﯽ ﮐﺘﻮاﺳﯿﺪوز دارﻧﺪ).
ﺳﻪ ﻧﻮع ﮐﺘﻮاﺳﯿﺪ ﻋﻤﺪهي ﺗﻮﻟﯿﺪ ﺷﺪه در ﻧﺘﯿﺠﻪي ﻣﺘﺎﺑﻮﻟﯿﺴﻢ اﺳﯿﺪﻫﺎي ﭼﺮب در ﻏﯿﺎب اﻧﺴﻮﻟﯿﻦ در اﻓﺮاد دﯾﺎﺑﺘﯽ دارﯾﻢ:
.1اﺳﺘﻮن: دﻓﻊ از ﻃﺮﯾﻖ دﺳﺘﮕﺎه ﺗﻨﻔﺲ <— اﯾﺠﺎد ﺑﻮي اﺳﺘﻮن (ﺑﻮي ﺷﯿﺮﯾﻦ) در ﻧﻔﺲ ﺑﯿﻤﺎران دﯾﺎﺑﺘﯽ.
.2اﺳﯿﺪ اﺳﺘﻮاﺳﺘﯿﮏ: دﻓﻊ ﮐﻠﯿﻮي.
.3اﺳﯿﺪ ﺑﺘﺎ ﻫﯿﺪروﮐﺴﯽ ﺑﻮﺗﯿﺮﯾﮏ: دﻓﻊ ﮐﻠﯿﻮي.
د.ﮐﺎﻫﺶ دﻓﻊ ﮐﻠﯿﻮي اﺳﯿﺪ:
ﮐﻠﯿﻪ ارﮔﺎن اﺳﺎﺳﯽ در دﻓﻊ H+ (ﯾﻮن ﻫﯿﺪروژن) اﺳﺖ و اﮔﺮ ﻋﻤﻠﮑﺮد آن دﭼﺎر ﻣﺸﮑﻞ ﺷﻮد، ﺑﯿﻤﺎر دﭼﺎر اﺳﯿﺪوز ﻣﯽﮔﺮدد.
ﻣﺜﺎلﻫﺎي ﺑﺎﻟﯿﻨﯽ ﮐﺎﻫﺶ دﻓﻊ ﮐﻠﯿﻮي اﺳﯿﺪ:
.1ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ
2. RTA I (دﯾﺴﺘﺎل <— اﺧﺘﻼل در ﺗﻮﺑﻮل دﯾﺴﺘﺎل)
3. RTA IV
RTA III – ﺣﺬف ﺷﺪه، ﭼﻮن درواﻗﻊ ﻫﻤﺎن RTA II اﺳﺖ.
اﺷﮑﺎﻻت اﺳﯿﺪوز:
-اﺳﯿﺪوز ﭘﻤﭗ Na/K ATPase را از ﮐﺎر ﻣﯽاﻧﺪازد،درﻧﺘﯿﺠﻪ ﻋﻤﻠﮑﺮد ﺗﻘﺮﯾﺒﺎً ﻫﻤﻪي ﺳﻠﻮلﻫﺎ دﭼﺎر ﻣﺸﮑﻞ ﻣﯽﺷﻮد.
ﻋﻮارض ﺑﺎﻟﯿﻨﯽ اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ: .1 اﻓﺖ ﻓﺸﺎر ﺑﻪ ﻋﻠﺖ اﺗﺴﺎع ﻋﺮوق ﻣﺤﯿﻄﯽ. ﻣﻬﻢ ﺗﺮﯾﻦ اﺛﺮ ﺑﺎﻟﯿﻨﯽ. .2 ﮐﺎﻫﺶ ﻗﺪرت اﻧﻘﺒﺎض ﻋﻀﻠﻪي ﻗﻠﺒﯽ. درﻧﺘﯿﺠﻪي اﯾﻦ دو ﻣﻮرد، ﺑﯿﻤﺎر وارد ﺷﻮك ﻣﯽﺷﻮد (اﻓﺖ ﻓﺸﺎرﺧﻮن) ﮐﻪ در ﻧﻬﺎﯾﺖ ﻣﻨﺠﺮ ﺑﻪ ﻣﺮگ ﺑﯿﻤﺎر ﻣﯽﮔﺮدد. .3 اﯾﺠﺎد ادم رﯾﻮي ﺑﻪ ﻋﻠﺖ اﻧﻘﺒﺎض ﻋﺮوق رﯾﻮي.
.4ا ﻓﺰاﯾﺶ ﻣﺘﺎﺑﻮﻟﯿﺴﻢ ﭘﺮوﺗﺌﯿﻦﻫﺎ، ﮐﻪ در ﺣﺎﻟﺖ ﻣﺰﻣﻦ ﺑﺎﻋﺚ ﺗﺤﻠﯿﻞ ﻋﻀﻼﻧﯽ ﻣﯽﺷﻮد.
Na+ – (Cl- + HCO3- ). ﺧﻮردﮔﯽ اﺳﺘﺨﻮانﻫﺎ در دراز ﻣﺪت و اﯾﺠﺎد ﭘﻮﮐﯽ اﺳﺘﺨﻮان (در اﺳﯿﺪوزﻫﺎي ﻣﺰﻣﻦ ﻣﺎﻧﻨﺪ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ)
6. اﺧﺘﻼل ﻣﺘﺎﺑﻮﻟﯿﺴﻢ و ﻣﻘﺎوﻣﺖ ﺑﻪ اﻧﺴﻮﻟﯿﻦ و در ﻧﺘﯿﺠﻪ اﻓﺰاﯾﺶ ﻗﻨﺪ ﺧﻮن.
7. اﻓﺰاﯾﺶ ﺗﻌﺪاد و ﻋﻤﻖ ﺗﻨﻔﺲ ﮐﻪ در ﺣﺎﻟﺖ ﻃﻮلﮐﺸﯿﺪه ﺑﺎﻋﺚ ﺧﺴﺘﮕﯽ و ﻧﺎرﺳﺎﯾﯽ ﺗﻨﻔﺴﯽ ﻣﯽﺷﻮد (ﻋﻠﺖ اﻓﺰاﯾﺶ ﺗﻌﺪاد و ﻋﻤﻖ ﺗﻨﻔﺲ، ﺗﻼش ﺑﺮاي ﺟﺒﺮان اﺳﯿﺪوز و ﺧﺎرج ﮐﺮدن ﺑﯿﺸﺘﺮ CO2 اﺳﺖ (ﮐﻪ H2CO3 ﮐﺎﻫﺶ ﯾﺎﺑﺪ)).
8. ﺷﯿﻔﺖ ﭘﺘﺎﺳﯿﻢ از داﺧﻞ ﺑﻪ ﺧﺎرج ﺳﻠﻮل و اﯾﺠﺎد ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯽ (ﻣﮑﺎﻧﯿﺴﻢ ﺷﯿﻔﺖ)
ﺗﺸﺨﯿﺺ اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ:
ﻣﻘﺪﻣﻪ: ﺷﮑﺎف آﻧﯿﻮﻧﯽ (anion gap)
-ﺑﺎر اﻟﮑﺘﺮﯾﮑﯽ ﻣﺎﯾﻌﺎت ﺑﺪن: ﺧﻨﺜﯽ <— آﻧﯿﻮن = ﮐﺎﺗﯿﻮن
-آﻧﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﺷﺪه:m.a/measured anion/ آﻧﯿﻮنﻫﺎﯾﯽ ﮐﻪ آزﻣﺎﯾﺸﮕﺎه اﻧﺪازهﮔﯿﺮي ﻣﯽﮐﻨﺪ.
– آﻧﯿﻮنﻫﺎي اﻧﺪازه ﮔﯿﺮي ﻧﺸﺪهu.a/unmeasured anion/ -ﮐﺎﺗﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﺷﺪهm.c /measured cation/ -ﮐﺎﺗﯿﻮنﻫﺎي اﻧﺪازه ﮔﯿﺮي ﻧﺸﺪهu.c/unmeasured cation/
ﮐﺎﺗﯿﻮن
= آﻧﯿﻮن
u.a + m.a = u.c + m.c
u.a – u.c = m.c -m.a
ﻣﻔﻬﻮم ﻓﯿﺰﯾﻮﻟﻮژﯾﮏ آﻧﯿﻮن ﮔﭗ: u.a-u.c
ﺗﻌﺮﯾﻒ آﻧﯿﻮن ﮔﭗ: ﭼﻪ ﻣﻘﺪار آﻧﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﻧﺸﺪه از ﮐﺎﺗﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﻧﺸﺪه، ﺑﯿﺸﺘﺮ اﺳﺖ. (اﺧﺘﻼف ﺑﯿﻦ آﻧﯿﻮنﻫﺎي اﻧﺪازه ﮔﯿﺮي ﻧﺸﺪه و ﮐﺎﺗﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﻧﺸﺪه)
– آﻧﯿﻮن ﮔﭗ را ﻣﯽﺗﻮان در ﭘﻼﺳﻤﺎ و ﯾﺎ ادرار اﻧﺪازهﮔﯿﺮي ﮐﺮد.
– ﺑﺮاي ﻣﺤﺎﺳﺒﻪي آﻧﯿﻮن ﮔﭗ ﻃﺒﻌﺎً ﻧﻤﯽﺗﻮاﻧﯿﻢ از ﻣﻘﺎدﯾﺮ آﻧﯿﻮنﻫﺎ و ﮐﺎﺗﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﻧﺸﺪه اﺳﺘﻔﺎده ﮐﻨﯿﻢ، ﭘﺲ ﺑﺮاي ﻣﺤﺎﺳﺒﻪ، از ﻃﺮف دوم ﻣﻌﺎدﻟﻪ (m.c – m.a) اﺳﺘﻔﺎده ﻣﯽﮐﻨﯿﻢ . ﻋﻤﺪهﺗﺮﯾﻦ ﮐﺎﺗﯿﻮن اﻧﺪازهﮔﯿﺮي ﺷﺪهي ﻣﺎﯾﻌﺎت ﺑﺪن (ﺑﻪ وﯾﮋهNa : ( ECF (ﺳﺪﯾﻢ)ﻋﻤﺪهﺗﺮﯾﻦ آﻧﯿﻮنﻫﺎي اﻧﺪازهﮔﯿﺮي ﺷﺪه: ﮐﻠﺮ و ﺑﯽﮐﺮﺑﻨﺎت
ﻓﺮﻣﻮل ﻣﺤﺴﺎﺑﻪي آﻧﯿﻮن ﮔﭗ ﭘﻼﺳﻤﺎ:
-در ﺣﺎﻟﺖ ﻧﺮﻣﺎل آﻧﯿﻮن ﮔﭗ دارﯾﻢ (ﺻﻔﺮ ﻧﯿﺴﺖ)، ﻋﻠﺖ: وﺟﻮد ﭘﺮوﺗﺌﯿﻦﻫﺎي ﭘﻼﺳﻤﺎ، ﺑﻪ وﯾﮋه آﻟﺒﻮﻣﯿﻦ (ﺑﺎر ﻣﻨﻔﯽ/آﻧﯿﻮن)
ﻣﻘﺪار آﻧﯿﻮن ﮔﭗ ﻧﺮﻣﺎل: <— 12-8 ﻣﯿﺎﻧﮕﯿﻦ : 10 meq/l
اﮔﺮ ﺑﯿﺸﺘﺮ از 14 ﺑﺎﺷﺪ: آﻧﯿﻮن ﮔﭗ ﺑﺎﻻ رﻓﺘﻪ.
-ﭼﻪ اﺗﻔﺎﻗﯽ ﻣﯽاﻓﺘﺪ ﮐﻪ آﻧﯿﻮن ﮔﭗ ﯾﮏ ﺑﯿﻤﺎر ﺑﺎﻻ ﻣﯽرود؟ ﯾﺎ u.a اش ﺑﺎﻻ رﻓﺘﻪ ﯾﺎ u.c اش ﮐﺎﻫﺶ ﭘﯿﺪا ﮐﺮده و در ﻧﺘﯿﺠﻪ اﺧﺘﻼف اﯾﻦ دو زﯾﺎد ﺷﺪه.
ﻣﻬﻢﺗﺮﯾﻦ ﻋﻠﺖ اﯾﻦ اﺧﺘﻼﻓﺎت: ﺗﻐﯿﯿﺮات ﻏﻠﻈﺖ آﻟﺒﻮﻣﯿﻦ اﺳﺖ. در ﺑﯿﻤﺎري ﮐﻪ آﻟﺒﻮﻣﯿﻦ اﻓﺖ ﮐﺮده: ﮐﺎﻫﺶ آﻧﯿﻮن ﮔﭗ دارﯾﻢ. ﺑﻪ ازاي اﻓﺖ ﻫﺮ 1 gr/dl آﻟﺒﻮﻣﯿﻦ، 2,5 meq/l ﮐﺎﻫﺶ آﻧﯿﻮن ﮔﭗ دارﯾﻢ.
-در ﺑﯿﻤﺎري ﮐﻪ ﮐﻠﺴﯿﻢ/ﻟﯿﺘﯿﻢ/ﻣﻨﯿﺰﯾﻢ ﺧﻮن ﺑﺎﻻ ﻣﯽرود، آﻧﯿﻮن ﮔﭗ ﮐﺎﻫﺶ ﭘﯿﺪا ﻣﯽﮐﻨﺪ ( اﯾﻨﻬﺎ ﻫﻤﮕﯽ u.cاﻧﺪ). (ﻟﯿﺘﯿﻮم در درﻣﺎن mania اﺳﺘﻔﺎده ﻣﯽﺷﻮد.)-اﻧﻮاع اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ ﺑﺮ اﺳﺎس آﻧﯿﻮن ﮔﭗ:
1. اﺳﯿﺪوزﻫﺎي ﻣﺘﺎﺑﻮﻟﯿﮏ ﺑﺎ آﻧﯿﻮن ﮔﭗ ﻧﺮﻣﺎل
2. اﺳﯿﺪوزﻫﺎي ﻣﺘﺎﺑﻮﯾﮏ ﺑﺎ آﻧﯿﻮن ﮔﭗ ﺑﺎﻻ
-ﺑﺎﻓﺮ : ﻣﺎدهاﯾﺴﺖ ﮐﻪ از ﺗﻐﯿﯿﺮ ph ﺟﻠﻮﮔﯿﺮي ﻣﯽﮐﻨﺪ. ﻣﻬﻢﺗﺮﯾﻦ ﺑﺎﻓﺮ ﺧﺎرج ﺳﻠﻮﻟﯽ/ﭘﻼﺳﻤﺎ: ﺑﯽﮐﺮﺑﻨﺎت .1 اﮔﺮ اﺳﯿﺪ ﮐﻠﺮﯾﺪرﯾﮏ ﺑﺪن ﻓﺮدي ﺑﺎﻻ رود.
از ﺗﺮﮐﯿﺐ اﺳﯿﺪ ﮐﻠﺮﯾﺪرﯾﮏ و ﺑﯽﮐﺮﺑﻨﺎت دارﯾﻢ: HCl + HCO3- –> H2Co 3 + Cl-H2CO3 —> H2O + CO2
ﭘﺲ درواﻗﻊ ﻫﯿﺪروژﻧﯽ ﮐﻪ در اﺛﺮ ورود اﺳﯿﺪ، ﺑﻪ ﻣﺤﯿﻂ اﺿﺎﻓﻪ ﺷﺪه ﺑﻮد، از ﻣﺤﯿﻂ ﺧﺎرج ﺷﺪ (ﺗﻮﺳﻂ ﺑﺎﻓﺮ ﺗﺒﺪﯾﻞ ﺑﻪ آب ﺷﺪ)
.2اﮔﺮ اﺳﯿﺪي ﻏﯿﺮ از اﺳﯿﺪﮐﻠﺮﯾﺪرﯾﮏ ﺑﻪ ﻣﺤﯿﻂ اﺿﺎﻓﻪ ﮐﻨﯿﻢ: HA (اﺳﯿﺪ ﻓﺮﺿﯽ)
HA + HCO3 – —> H2Co 3 + A-
H2CO3 —> H2O + CO2
ﻣﺠﺪداً H+ از ﻣﺤﯿﻂ ﺧﺎرج ﺷﺪ و از ﺗﻐﯿﯿﺮ phﺟﻠﻮﮔﯿﺮي ﺷﺪ (ﺗﻮﺳﻂ ﺑﺎﻓﺮ).
– ﺣﺎﻻ ﻓﺮﻣﻮل آﻧﯿﻮن ﮔﭗ را ﺑﺮاي ﻫﺮ دو ﺣﺎﻟﺖ 1و2 ﻣﯽﻧﻮﯾﺴﯿﻢ: ( – Na+ – (Cl- + HCO3
درﺣﺎﻟﺖ :1 ﮐﻠﺮ اﻓﺰاﯾﺶ ﯾﺎﻓﺖ و ﺑﯽﮐﺮﺑﻨﺎت ﺑﻪ ﻫﻤﺎن ﻧﺴﺒﺖ ﮐﺎﻫﺶ ﯾﺎﻓﺖ (ﺿﺮﯾﺐ ﮐﻮواﻻﻧﺴﯽ ﻫﺮ دو 1 اﺳﺖ)—
<- آﻧﯿﻮن ﮔﭗ ﻧﺮﻣﺎل ﻣﺎﻧﺪ (ﺑﺪون ﺗﻐﯿﯿﺮ ﻣﺎﻧﺪ) وﻟﯽ از ﻃﺮف دﯾﮕﺮ ﮐﻠﺮ ﺧﻮن اﻓﺰاﯾﺶ ﯾﺎﻓﺖ.
ﭘﺲ آﻧﯿﻮن ﮔﭗ ﻧﺮﻣﺎل و ﻫﺎﯾﭙﺮﮐﻠﺮﻣﯿﮏ اﺳﺖ.
) Cl- + HCo3- ) – Na+
درﺣﺎﻟﺖ :2 ﺑﯽﮐﺮﺑﻨﺎت ﮐﺎﻫﺶ ﯾﺎﻓﺖ و ﺗﻐﯿﯿﺮ ﮐﻠﺮ ﻧﺪارﯾﻢ HCl) اﺿﺎﻓﻪ ﻧﺸﺪه ﺑﻮد)، ﭘﺲ آﻧﯿﻮن ﮔﭗ اﻓﺰاﯾﺶ ﻣﯽﯾﺎﺑﺪ.آﻧﯿﻮن ﮔﭗ ﺑﺎﻻ و ﻧُﺮﻣﻮﮐﻠﺮﻣﯿﮏ.
) – Na+ – ( Cl- + HCo3
ﻫﻤﭽﻨﯿﻦ ﻣﯽﺗﻮان ﮔﻔﺖ: در اﯾﻦ ﺣﺎﻟﺖ ﯾﮏ A- (ﮐﻪ ﯾﮏ unmeasured anion اﺳﺖ) ﺑﻪ ﻣﺤﯿﻂ اﺿﺎﻓﻪ ﺷﺪ
و ﺑﺎ اﻓﺰاﯾﺶ آن، آﻧﯿﻮن ﮔﭗ ﺑﺎﻻ رﻓﺖ )(U.A-U.C)وﻟﯽ در ﺣﺎﻟﺖ اول ﮐﻠﺮ ، M.A اﺳﺖ، ﭘﺲ ﺗﺄﺛﯿﺮي ﺑﺮ آﻧﯿﻮن ﮔﭗ ﻧﺪارد ﭼﻮن آﻧﯿﻮن ﮔﭗ وﻗﺘﯽ ﺑﺎﻻ ﻣﯽرود ﮐﻪ U.A ﺑﺎﻻ رود.).
– ﭘﺲ اﮔﺮ اﺳﯿﺪي ﮐﻪ ﺑﻪ ﻣﺤﯿﻂ اﺿﺎﻓﻪ ﻣﯽﺷﻮد، HCl ﺑﺎﺷﺪ: اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ ﺣﺎﺻﻞ: ﻧﺮﻣﺎل آﻧﯿﻮن ﮔﭗ ﯾﺎ ﻫﺎﯾﭙﺮﮐﻠﺮﻣﯿﮏ اﺳﺖ.
(در ﻧﺮﻣﺎل آﻧﯿﻮن ﮔﭗ، اﺳﯿﺪﻣﺎن اﺳﯿﺪﮐﻠﺮﯾﺪرﯾﮏ اﺳﺖ.)
-وﻟﯽ اﮔﺮ ﻫﺮ اﺳﯿﺪي، ﻏﯿﺮ از HCl ﺑﻪ ﻣﺤﯿﻂ اﺿﺎﻓﻪ ﺷﻮد: اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ ﺣﺎﺻﻞ: ﻫﺎي((high آﻧﯿﻮن ﮔﭗ ﯾﺎ ﻧﺮﻣﻮﮐﻠﺮﻣﯿﮏ اﺳﺖ.
(در ﻫﺎي آﻧﯿﻮن ﮔﭗ، اﺳﯿﺪﻣﺎن ﺑﻪ ﻏﯿﺮ از اﺳﯿﺪﮐﻠﺮﯾﺪرﯾﮏ اﺳﺖ.)
– ﺑﺨﺶ A- از HAﻫﺎي ﮔﻔﺘﻪ ﺷﺪه (ﻫﻤﮕﯽ U.A و ﺑﺎﻋﺚ اﻓﺰاﯾﺶ آﻧﯿﻮن ﮔﭗ):
.1 اﮔﺮ ﺑﯿﻤﺎر ﻣﺴﻤﻮﻣﯿﺖ ﺑﺎ ﺳﺎﻟﯿﺴﯿﻼت داﺷﺘﻪ ﺑﺎﺷﺪ: :A- ﺳﺎﻟﯿﺴﯿﻼت
.2 اﺳﯿﺪوز ﻻﮐﺘﯿﮏ: ﻻﮐﺘﺎت
.3 ﻣﺴﻤﻮﻣﯿﺖ ﺑﺎ ﻣﺘﺎﻧﻮل: ﻓﺮﻣﺎت (از اﺳﯿﺪ ﻓﺮﻣﯿﮏ)
.4 ﻣﺴﻤﻮﻣﯿﺖ ﺑﺎ ﺿﺪﯾﺦ: ﮔﻠﯿﮑﻮﻻت
.5 اﮔﺮ ﺑﯿﻤﺎر ﻧﺎرﺳﺎﯾﯽ ﭘﯿﺸﺮﻓﺘﻪي ﮐﻠﯿﻪ داﺷﺘﻪ ﺑﺎﺷﺪ، ﭘﺮوﺗﺌﯿﻦﻫﺎﯾﯽ ﮐﻪ ﻣﺘﺎﺑﻮﻟﯿﺰه ﻣﯽﺷﻮﻧﺪ، اﺳﯿﺪ ﺳﻮﻟﻔﻮرﯾﮏ و اﺳﯿﺪ ﻓﺴﻔﺮﯾﮏ ﺗﻮﻟﯿﺪ ﻣﯽﮐﻨﻨﺪ ﮐﻪ ﺑﻪ دﻟﯿﻞ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ دﻓﻊ ﻧﻤﯽﺷﻮﻧﺪ و در اﯾﻦ ﺣﺎﻟﺖ: ﺳﻮﻟﻔﺎت و ﻓﺴﻔﺎت دارﯾﻢ.
.6درﮐﺘﻮاﺳﯿﺪوز دﯾﺎﺑﺘﯽ: اﺳﺘﻮاﺳﺘﺎت (اﺳﺘﻮاﺳﺘﯿﮏ اﺳﯿﺪ) و ﺑﺘﺎﻫﯿﺪروﮐﺴﯽ ﺑﻮﺗﯿﺮات (ﺑﺘﺎ ﻫﯿﺪروﮐﺴﯽ ﺑﻮﺗﯿﺮﯾﮏ اﺳﯿﺪ) دارﯾﻢ.
(اﺳﺘﻮن از ﻃﺮﯾﻖ ﺗﻨﻔﺲ دﻓﻊ ﺷﺪ)
-ﻣﻮارد ﺑﺎﻟﯿﻨﯽ ﮐﻪ ﺑﺎﻋﺚ اﺳﯿﺪوزﻫﺎي ﻣﺘﺎﺑﻮﻟﯿﮏ high anion gap ﻣﯽﺷﻮﻧﺪ: ﻣﺴﻤﻮﻣﯿﺖ ﺑﺎ ﻓﺮم اﺳﯿﺪي ﻣﻮارد ﺑﺎﻻ (ﻣﺴﻤﻮﻣﯿﺖ ﺑﺎ اﺗﯿﻠﻦ ﮔﻠﯿﮑﻮل وﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ و …)
-ﮔﻔﺘﯿﻢ در ﻧﺮﻣﺎل آﻧﯿﻮن ﮔﭗ، اﺳﯿﺪﻣﺎن اﺳﯿﺪﮐﻠﺮﯾﺪرﯾﮏ اﺳﺖ، در اﺳﻬﺎل و رﻧﺎل ﺗﻮﺑﻮﻻر اﺳﯿﺪوزﻫﺎ ( RTA
(I,II,IV ﻧﯿﺰ، اﺳﯿﺪﮐﻠﺮﯾﺪرﯾﮏ دارﯾﻢ ﭘﺲ ﻫﻤﻪي اﯾﻨﻬﺎ ﻧﺮﻣﺎل آﻧﯿﻮن ﮔﭗ ﻣﯽدﻫﻨﺪ.
ﻣﮑﺎﻧﺴﯿﻢ اﯾﺠﺎد اﺳﯿﺪﮐﻠﺮﯾﺪرﯾﮏ در اﺳﻬﺎل: در اﺳﻬﺎل دﻓﻊ ﺑﯽﮐﺮﺑﻨﺎت دارﯾﻢ، ﭘﺲ H+ ﺑﺎﻗﯽ ﻣﯽﻣﺎﻧﺪ.
(H2CO3 —> H+ + HCO3-)
از ﻃﺮﻓﯽ در ﺳﻠﻮلﻫﺎي ﻣﺨﺎط روده (ﮐﻮﻟﻮن و ﺳﻠﻮلﻫﺎي ﮐﻠﯿﻪ)، ﻧﺎﻗﻠﯽ دارﯾﻢ ﮐﻪ ﺑﻪ ازاي ﺧﺮوج ﻫﺮ ﯾﮏ
ﺑﯽﮐﺮﺑﻨﺎت ﺑﻪ ﻟﻮﻣﻦ، ﯾﮏ ﮐﻠﺮ وارد ﺧﻮن ﻣﯽﮐﻨﺪ (درﺟﻬﺖ ﻣﺨﺎﻟﻒ ﻫﻢ)، در ﻧﺘﯿﺠﻪ از H+ ﺑﺎﻻ و اﯾﻦ ﮐﻠﺮ، HClﺗﻮﻟﯿﺪ ﻣﯽﺷﻮد و ﺑﺎﻋﺚ ﻧﺮﻣﺎل آﻧﯿﻮن ﮔﭗ ﻣﯽﮔﺮدد.
ﻫﻤﯿﻦ ﭘﺮوﺳﻪ در RTA ﻧﯿﺰ اﺗﻔﺎق ﻣﯽاﻓﺘﺪ.
اﺻﻮل درﻣﺎن اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ:
درﻣﺎن اﺳﯿﺪوز ﻗﺎﻋﺪﺗﺎً ﺑﺎﯾﺪ ﺑﺎ ﺑﯽﮐﺮﺑﻨﺎت ﺑﺎﺷﺪ (ﭼﻮن ﺑﯽﮐﺮﺑﻨﺎت ﮐﻢ ﺷﺪه ﺑﻮد).
اﺳﯿﺪوز ﻻﮐﺘﯿﮏ و ﮐﺘﻮاﺳﯿﺪوز از ﻧﻈﺮ ﻣﻘﺪار ﻧﯿﺎز ﺑﻪ ﺑﯽﮐﺮﺑﻨﺎت ﺑﺮاي درﻣﺎن ﻣﺘﻔﺎوت اﻧﺪ:
در اﺳﯿﺪوز ﻻﮐﺘﯿﮏ و ﮐﺘﻮاﺳﯿﺪوز، اﮔﺮ ﻋﺎﻣﻞ زﻣﯿﻨﻪاي را رﻓﻊ ﮐﻨﯿﻢ: ﻣﺜﻼً ﺑﻪ ﺑﯿﻤﺎري ﮐﻪ ﺑﻪ ﻋﻠﺖ دﯾﺎﺑﺖ، ﮐﺘﻮاﺳﯿﺪوز دارد، اﻧﺴﻮﻟﯿﻦ ﺑﺪﻫﯿﻢ و ﯾﺎ در ﺑﯿﻤﺎري ﮐﻪ در اﺛﺮ اﻓﺖ ﻓﺸﺎر و ﺷﻮك دﭼﺎر اﺳﯿﺪوز ﻻﮐﺘﯿﮏ ﺷﺪه، ﺷﻮك و اﻓﺖ ﻓﺸﺎر را درﻣﺎن ﮐﻨﯿﻢ،ﮐﺘﻮاﺳﯿﺪﻫﺎ و اﺳﯿﺪ ﻻﮐﺘﯿﮏ در ﮐﺒﺪ ﺑﻪ ﺑﯽﮐﺮﺑﻨﺎت ﺗﺒﺪﯾﻞ ﻣﯽﺷﻮﻧﺪ، درواﻗﻊ در اﯾﻦ ﺣﺎﻟﺖ اﺳﯿﺪﻻﮐﺘﯿﮏ و ﮐﺘﻮاﺳﯿﺪ، ﺑﯽﮐﺮﺑﻨﺎت ﺑﺎﻟﻘﻮهاﻧﺪ، ﭼﻮن درﺻﻮرت رﻓﻊ ﻣﺸﮑﻞ زﻣﯿﻨﻪاي، ﺑﻪ ﻃﻮر ﺑﺎﻟﻘﻮه ﻗﺎﺑﻠﯿﺖ ﻣﺘﺎﺑﻮﻟﯿﺰه ﺷﺪه ﺑﻪ ﺑﯽﮐﺮﺑﻨﺎت در ﮐﺒﺪ را دارﻧﺪ.
ﭘﺲ در اﺳﯿﺪوز ﻻﮐﺘﯿﮏ و در ﮐﺘﻮاﺳﯿﺪوز ﺑﻪ ﺑﯽﮐﺮﺑﻨﺎت ﮐﻤﺘﺮي ﻧﺴﺒﺖ ﺑﻪ ﺳﺎﯾﺮ اﺳﯿﺪوزﻫﺎ ﻧﯿﺎز دارﯾﻢ: در اﯾﻦ دو ﺑﻪ اﻧﺪازهاي ﺑﯿﮑﺮﺑﻨﺎت ﻣﯽدﻫﯿﻢ ﮐﻪ ﺑﯽﮐﺮﺑﻨﺎت ﭘﻼﺳﻤﺎ ﺑﻪ 15 و ph ﺑﻪ 7,2 ﺑﺮﺳﺪ و ﺑﺎﻗﯽ ﻣﺎﻧﺪهي اﯾﻦ ﻣﻘﺎدﯾﺮ ﺗﺎ ﺣﺎﻟﺖ ﻧﺮﻣﺎل را ﺧﻮد ﺑﺪن ﺟﺒﺮان ﻣﯽﮐﻨﺪ.
– در ﺳﺎﯾﺮ اﺳﯿﺪوزﻫﺎ،ﻣﺜﻼً ﻓﺮدي ﮐﻪ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ، ﻣﺴﻤﻮﻣﯿﺖ، اﺳﻬﺎل،RTA و … دارد، ﺑﯽﮐﺮﺑﻨﺎت ﺑﺎﻟﻘﻮه ﻧﺪارﯾﻢ، ﭘﺲ ﺑﺎﯾﺪ ﻫﻤﻪي ﺑﯽﮐﺮﺑﻨﺎت ﻣﻮرد ﻧﯿﺎز را از ﺑﯿﺮون ﺗﺄﻣﯿﻦ ﮐﻨﯿﻢ، ﭘﺲ ﺑﻪ ﺑﯽﮐﺮﺑﻨﺎت ﺑﯿﺸﺘﺮي ﻧﯿﺎز دارﯾﻢ، ﺑﻪ اﻧﺪازهاي ﮐﻪ ﺑﯽﮐﺮﺑﻨﺎت و ph ﺑﻪ ﺣﺎﻟﺖ ﻧﺮﻣﺎل ﺑﺮﺳﻨﺪ 22) و .(7,38
– ﺑﻪ اﺳﯿﺪوز ﻻﮐﺘﯿﮏ و ﮐﺘﻮاﺳﯿﺪوز، اﺳﯿﺪوز ارﮔﺎﻧﯿﮏ ﻧﯿﺰ ﻣﯽﮔﻮﯾﻨﺪ. ﻋﻠﺖ: اﯾﻦ اﺳﯿﺪﻫﺎ درﻧﺘﯿﺠﻪي ﻣﺘﺎﺑﻮﻟﯿﺴﻢ و داﺧﻞ ﺑﺪن ﺗﻮﻟﯿﺪ ﻣﯽﺷﻮﻧﺪ وﻟﯽ اﺳﯿﺪ ﺳﺎﯾﺮ اﺳﯿﺪوزﻫﺎ از ﺧﺎرج از ﺑﺪن وارد ﺷﺪه اﺳﺖ (اﺳﯿﺪوزﻫﺎي non-
.(organic
-در اﺳﯿﺪوز ارﮔﺎﻧﯿﮏ ﺑﻪ ﻣﯿﺰان ﮐﻤﺘﺮي ﺑﯽﮐﺮﺑﻨﺎت ﻧﯿﺎز دارﯾﻢ.
-اﮔﺮ در درﻣﺎن اﺳﯿﺪوزﻫﺎي ارﮔﺎﻧﯿﮏ ﮐﻪ ﺑﻪ ﺑﯽﮐﺮﺑﻨﺎت ﮐﻤﺘﺮي ﻧﯿﺎز دارﻧﺪ، ﺑﯿﺶ از اﻧﺪازه ﺑﯽﮐﺮﺑﻨﺎت ﺑﺪﻫﯿﻢ، ﺑﯿﻤﺎر دﭼﺎر over shoot alkalosis ﻣﯽﺷﻮد (آﻟﮑﺎﻟﻮز ﻧﺎﺷﯽ از درﻣﺎن زﯾﺎد از ﺣﺪ).
ﺻﻔﺣﮫ ۸ از ۱۱ – ph ادرار درﺣﺎﻟﺖ اﺳﯿﺪوزﻣﺘﺎﺑﻮﻟﯿﮏ ﺑﺎﯾﺪ ﮐﻤﺘﺮ از 5,5 ﺑﺎﺷﺪ (در ﻧﺘﯿﺠﻪي دﻓﻊ اﺳﯿﺪ ﺗﻮﺳﻂ ﮐﻠﯿﻪ، ادرار ﺑﺎﯾﺪ اﺳﯿﺪي ﺷﺪه ﺑﺎﺷﺪ، اﮔﺮ ﻧﺸﺪه ﺑﻮد، ﯾﻌﻨﯽ در اﺳﯿﺪي ﮐﺮدن ادرار اﺷﮑﺎل وﺟﻮد داﺷﺘﻪ).
-در ﻓﺮد ﻧﺮﻣﺎل ph ادرار ارزش ﺗﺸﺨﯿﺼﯽ ﻧﺪارد (اﮔﺮ ﻏﺬاي ﮔﯿﺎﻫﯽ ﺑﺨﻮرﯾﻢ، ﻗﻠﯿﺎﯾﯽ و اﮔﺮ ﮔﻮﺷﺖ ﺑﺨﻮرﯾﻢ اﺳﯿﺪي ﻣﯽﺷﻮد).
:Case
1. آﻗﺎي ﻫﻔﺘﺎد ﺳﺎﻟﻪ ﻣﺒﺘﻼ ﺑﻪ ﺳﺮﻃﺎن ﭘﻼﺳﻤﺎﺳﻞ (ﻣﻮﻟﺘﯿﭙﻞ ﻣﯿﻠﻮﻣﺎ) ﺑﺎ ﺿﻌﻒ و ﺑﯽﺣﺎﻟﯽ ﻣﺮاﺟﻌﻪ ﮐﺮده اﺳﺖ. در AVG اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ دارد، آﻧﯿﻮن ﮔﭗ ﭘﻼﺳﻤﺎ ﻧﺮﻣﺎل اﺳﺖ. ﭘﺘﺎﺳﯿﻢ ﭘﻼﺳﻤﺎ 0 meq/l =phادرار 5 =، در ادرار +2 ﮔﻠﻮﮐﺰ دارد وﻟﯽ ﻗﻨﺪ ﺧﻮن ﻧﺮﻣﺎل اﺳﺖ. اﺳﯿﺪ اورﯾﮏ و ﻓﺴﻔﺮ ﭘﻼﺳﻤﺎ ﭘﺎﯾﯿﻦ اﺳﺖ.
II RTA (ﭘﺮوﮔﺰﯾﻤﺎل)
2. ﺧﺎﻧﻢ 30 ﺳﺎﻟﻪ، ﻣﺒﺘﻼ ﺑﻪ ﺑﯿﻤﺎري ﺷﻮﮔﺮن، ﺑﺎ ﺿﻌﻒ و ﺑﯽﺣﺎﻟﯽ ﻣﺮاﺟﻌﻪ ﮐﺮده، AVG اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ دارد، آﻧﯿﻮن ﮔﭗ ﻧﺮﻣﺎل اﺳﺖ. ﺑﯿﻤﺎر ﺳﻨﮓ ﮐﻠﯿﻪ دارد. ﭘﺘﺎﺳﯿﻢ ﭘﻼﺳﻤﺎ ph . 2,8 meq/l = ادرار . 6 =
RTA I (دﯾﺴﺘﺎل)
3. ﺑﯿﻤﺎر 50 ﺳﺎﻟﻪي دﯾﺎﺑﺘﯽ، ﺑﺎ ﭘﺘﺎﺳﯿﻢ 6,5، اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ ، ph ادرار 5، آﻧﯿﻮن ﮔﭗ ﭘﻼﺳﻤﺎ ﻧﺮﻣﺎل، ﮐﺮاﺗﯿﻨﯿﻦ ﭘﻼﺳﻤﺎ 1,4RTA IV
4. ﺧﺎﻧﻢ 33 ﺳﺎﻟﻪ، ﺑﺎ ﻟﻮﭘﻮس و اﺳﯿﺪوز ﻣﺘﺎﺑﻮﻟﯿﮏ، آﻧﯿﻮن ﮔﭗ ﭘﻼﺳﻤﺎ ﻧﺮﻣﺎل، ph ادرار 6، ﭘﺘﺎﺳﯿﻢ ﭘﻼﺳﻤﺎ .6,5 RTA I (دﯾﺴﺘﺎل) ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯿﮏ ﺳﻨﮓ ph ادرار ﭘﺘﺎﺳﯿﻢ ﻣﮑﺎﻧﯿﺴﻢ ﻧﻮع ﻣﺜﺎل ﺑﺎﻟﯿﻨﯽ
ﭘﺮوﮔﺰﯾﻤﺎل
RTA II
دﯾﺴﺘﺎل
RTA I
RTA IV
دﯾﺴﺘﺎل
ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯿﮏ
دیدگاهتان را بنویسید