ﻫﺮ وﻗﺖ ﺧﻮن رﺳـﺎﻧﯽ ﺑﻪ ﮐﻠﯿﻪ ﮐﻢ ﺷﻮد ﮐﻠﯿﻪ ﺑﻪ ﺷﺪت آﺳﯿﺐ ﻣﯽﺑﯿﻨﺪ؛ ﻫﻤﺎﻧﻄﻮر ﮐﻪ ﻗﺒﻼً ﻫﻢ ﮔﻔﺘﻪ ﺷﺪ، ﮐﻠﯿﻪ ﺑﺎ وﺟﻮد اﯾﻦ ﮐﻪ 0/5%وزن ﺑﺪن را ﺑﻪ ﺧﻮد اﺧﺘﺼـﺎص داده، 20% ﺧﻮﻧﺮﺳــﺎﻧﯽ ﮐﻞ ﺑﺪن ﺑﻪ اﯾﻦ ﻋﻀﻮ ﺗﻌﻠﻖ ﻣﯽﮔﯿﺮد. ﯾﮑﯽ از ﻗﺴﻤﺖﻫﺎي ﮐﻠﯿﻪ ﮐﻪ ﺧﯿﻠﯽ ﺣﺴﺎس ﺑﻪ آﺳﯿﺐ اﯾﺴﮑﻤﯿﮏ اﺳﺖ، ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل ﻣﯽﺑﺎﺷﺪ.ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل ﺷـﺎﻣﻞ ﭼﻨﺪ ﺑﺨﺶ اﺳـﺖ. ﻗﺴـﻤﺖ اﻧﺘﻬﺎﯾﯽ ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل ﯾﻌﻨﯽ ﺳــﮕﻤﺎن s3 ﮐﻪ ﺑﯿﺸﺘﺮﯾﻦ ﺑﺎزﺟﺬب آب و اﻟﮑﺘﺮوﻟﯿﺖ در آن ﺻﻮرت ﻣﯽﮔﯿﺮد، ﺑﯿﺸﺘﺮﯾﻦ ﺣﺴﺎﺳﯿﺖ ﻧﺴﺒﺖ ﺑﻪ ﻫﺎﯾﭙﻮﮐﺴﯽ را دارد.
ﻫﻤﺎﻧﻄﻮر ﮐﻪ ﮔﻔﺘﻪ ﺷﺪ در ﭘﺪﯾﺪهي TGF، در ﻣﻮاﻗﻊ ﮐﻤﺒﻮد ﺣﺠﻢ در ﮐﻠﯿﻪ ﺳﺎﻟﻢ، ﺑﻪ دﻟﯿﻞ ﺟﺬب ﻧﻤﮏ در ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل ﻣﻘﺪار ﻧﻤﮏ ﮐﻤﺘﺮي ﺑﻪ ﺗﻮﺑﻮل دﯾﺴــﺘﺎل ﻣﯽرﺳــﺪ و درﻧﺘﯿﺠﻪ ﺳﻠﻮلﻫﺎي ﻣﺎﮐﻮﻻدﻧﺴﺎي دﺳﺘﮕﺎه ﺟﻨﺐ ﮔﻠﻮﻣﺮوﻟﯽ واﮐﻨﺶ ﻧﺸــﺎن داده و دﺳــﺘﻮر ﺗﺮﺷــﺢ NO را ﻣﯽدﻫﻨﺪ ﮐﻪ اﯾﻦ NO، ﺷــﺮﯾﺎن afferent را ﮔﺸــﺎد ﻣﯽﮐﻨﺪ.
در ATN اﯾﻦ ﻣﻮﺿـﻮع ﻣﻌﮑﻮس ﻣﯽﺷـﻮد، ﺑﻪ دﻟﯿﻞ ﻧﺎرﺳﺎﯾﯽ در ﺟﺬب ﻧﻤﮏ در ﺗﻮﺑﻮل ﭘﺮوﮔﺰﯾﻤﺎل، ﻧﻤﮏ زﯾﺎدي ﺑﻪ ﺳـﻠﻮلﻫﺎي ﻣﺎﮐﻮﻻدﻧﺴـﺎ در ﺗﻮﺑﻮل دﯾﺴﺘﺎل ﻣﯽرﺳﺪ، درﻧﺘﯿﺠﻪ ﺑﺮاي اﯾﻦ ﮐﻪ GFR ﺑﻪ ﻫﺪر ﻧﺮود دﺳﺘﻮر ﺗﺮﺷﺢ ﻣﻮادي را ﻣﯽدﻫﻨﺪ ﮐﻪ afferent را ﺗﻨﮓ ﮐﻨﺪ.
در ﺷﺮاﯾﻂ post surgery اﻣﮑﺎن دارد ﻣﺮﯾﺾ renal failure ﭘﯿﺪا ﮐﻨﺪ. اﻓﺮاد ﻣﺴﻦ، دﯾﺎﺑﺘﯽ و داراي زﻣﯿﻨﻪي ﺑﯿﻤﺎري ﮐﻠﯿﻮي ﺑﯿﺸﺘﺮ در رﯾﺴﮏ اﯾﻦ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻮي ﻫﺴﺘﻨﺪ ﺑﻪ ﺧﺼﻮص اﮔﺮ sepsis ﻫﻢ ﻫﻤﺮاﻫﺶ ﺑﺎﺷﺪ. ﺣﺎﻻ ﻋﻠﺖﻫﺎي اﯾﺠﺎد اﯾﻦ renal failure ﭘﺲ از ﺟﺮاﺣﯽ ﭼﯿﺴﺖ؟
(1 درﯾــﺎﻓــﺖ ﻣــﺎده ﺣــﺎﺟــﺐ (contrast) ﭘﯿﺶ از ﺟﺮاﺣﯽ (ﺑــﻪ ﻣﻨﻈﻮر ﻋﮑﺴـــﺒﺮداري) contrast ←
nephropathy
(2 ﻗﺒﻞ از ﺟﺮاﺣﯽ dehydratedﺷﺪه ﺑﺎﺷﺪ (ﻣﺜﻼً اﺳﺘﻔﺮاغ ﺷﺪﯾﺪ داﺷﺘﻪ) (3 ﻋﻔﻮﻧﺖ ﺷﺪﯾﺪ و sepsis داﺷﺘﻪ ﺑﺎﺷﺪ و ﺟﺮاﺣﯽ ﺷﻮد.
4( ﺟﺮاﺣﯽﻫﺎي ﺷﮑﻤﯽ و ﺑﻪ ﺧﺼﻮص ﺟﺮاﺣﯽ ﻗﻠﺐ، ﺑﯿﻤﺎر را در رﯾﺴﮏ ﺑﺎﻻي ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻮي ﻗﺮار ﻣﯽدﻫﺪ (ﺑﻪ دﻟﯿﻞ ﺑﺎﻻ ﺑﺮدن رﯾﺴﮏ اﯾﺴﮑﻤﯽ ﮐﻠﯿﻪ ﻧﺎﺷﯽ از اﻓﺖ ﻓﺸﺎر ﺷﺪﯾﺪ ﻫﻨﮕﺎم ﺟﺮاﺣﯽ).
*در ﺟﺮاﺣﯽﻫﺎي ﻗﻠﺐ و ﻋﺮوق، اﮔﺮ روي ﻋﺮوق ﺑﺰرگ ﻣﺜﻞ آﺋﻮرت دﺳــﺘﮑﺎري اﻧﺠﺎم ﺷــﻮد، رﯾﺴــﮏ ﮐﻨﺪه ﺷﺪن ﮐﺮﯾﺴﺘﺎل ﮐﻠﺴﺘﺮول و ﺑﻪ دام اﻓﺘﺎدن آن در ﻋﺮوق ﮐﻮﭼﮏ ﮐﻠﯿﻪ ﺑﺎ ﻣﮑﺎﻧﯿﺴﻢ آﺗﺮوآﻣﺒﻮﻟﯽ و درﻧﺘﯿﺠﻪ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ ﺑﺎﻻﺳﺖ.
*ﭘﺲ ﺗﻮﺟﻪ ﮐﻨﯿﺪ ﮐﻪ در ﺑﯿﻤﺎران ﭘﺲ از ﺟﺮاﺣﯽ ﻗﻠﺐ، ﺗﺸﺨﯿﺺﻫﺎي اﻓﺘﺮاﻗﯽ را ﺑﻪ ﺧﺎﻃﺮ داﺷﺘﻪ ﺑﺎﺷﯿﺪ*
* ﻫﺮﭼﻘﺪر ﺟﺮاﺣﯽﻫﺎ اورژاﻧﺴــﯽﺗﺮ ﺑﺎﺷــﺪ ﭼﻮن ﻗﺒﻠﺶ ﻓﺮﺻــﺖ زﯾﺎدي ﺑﺮاي آﻣﺎده ﮐﺮدن ﺑﯿﻤﺎر ﻧﺒﻮده اﺳــﺖ و وﺿﻌﯿﺖ ﺑﯿﻤﺎر ﮐﻤﺘﺮ stable و اﺻﻼح ﺷﺪه اﺳﺖ، رﯾﺴﮏ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ ﭘﺲ از ﺟﺮاﺣﯽ ﺑﺎﻻﺗﺮ ﻣﯽرود.• اﺻﻄﻼﺣﯽ دارﯾﻢ ﺑﻪ ﻧﺎم :hepatorenal syndrome ﺳﻨﺪرﻣﯽ ﮐﻪ در آن ﻧﺎرﺳﺎﯾﯽ ﮐﺒﺪي ﭘﯿﺸﺮﻓﺘﻪ دارﯾﻢ (ﺣـﺎد و ﯾﺎ ﻣﺰﻣﻦ) ﮐﻪ ﻣﻌﻤﻮﻻً در ﺑﯿﻤﺎران ﺳـــﯿﺮوز اﺗﻔﺎق ﻣﯽاﻓﺘﺪ و ﺑﻪ ﻣﺮﺣﻠﻪ اي ﻣﯽرﺳـــﺪ ﮐﻪ ﮐﻠﯿﻪ ﻧﯿﺰ درﮔﯿﺮ ﻣﯽﺷﻮد.
ﺣﺎﻻ اﯾﻦ ﻧﺎرﺳﺎﯾﯽ ﮐﺒﺪي ﭼﻪ ارﺗﺒﺎﻃﯽ ﺑﺎ اﯾﺠﺎد ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻮي دارد؟
در ﻧﺎرﺳـــﺎﯾﯽ ﭘﯿﺸـــﺮﻓﺘﻪي ﮐﺒﺪي (ﻣﻌﻤﻮﻻً در ﻣﻮارد ﻣﺰﻣﻦ)، ﯾﮏ vasospasm ﺷـــﺪﯾﺪ در ﻋﺮوق ﮐﻠﯿﻪ اﯾﺠﺎد ﻣﯽﺷـﻮد و perfusion ﮐﻠﯿﻪ ﺑﻪ ﺷﺪت ﻣﺨﺘﻞ ﻣﯽﮔﺮدد. ﻋﻠﺖ اﯾﻦ vasospasm ﺑﻪ ﻃﻮر ﮐﺎﻣﻞ ﺷﻨﺎﺧﺘﻪ ﻧﺸﺪه اﺳـﺖ، ﺷﺎﯾﺪ ﺑﻪ دﻟﯿﻞ ﺗﻮﮐﺴﯿﻦﻫﺎي ﺗﻮﻟﯿﺪ ﺷﺪه در ﮐﺒﺪ اﺳﺖ وﻟﯽ ﻫﺮ ﻋﻠﺘﯽ ﮐﻪ داﺷﺘﻪ ﺑﺎﺷﺪ، اﯾﻦ vasospasm ﺷﺪﯾﺪ در ﮐﻠﯿﻪ اﯾﺠﺎد ﻣﯽﺷﻮد و ﮐﻠﯿﻪ را ﺑﻪ ﻫﯿﭻ وﺟﻪ ﻧﻤﯽﺷﻮد ﻧﺠﺎت داد (ﮔﺮﭼﻪ داروﻫﺎﯾﯽ اﺳﺘﻔﺎده ﻣﯽﺷﻮد وﻟﯽ ﮐﺎرآﻣﺪ ﻧﯿﺴﺘﻨﺪ) و ﺗﺎ ﭘﯿﻮﻧﺪ ﮐﺒﺪ ﺻﻮرت ﻧﮕﯿﺮد و ﮐﺒﺪ ﻧﺠﺎت ﭘﯿﺪا ﻧﮑﻨﺪ ﺑﺮاي ﮐﻠﯿﻪ ﻧﻤﯽﺗﻮان ﮐﺎري اﻧﺠﺎم داد. ﯾﮑﯽ از ﻋﻠﺖﻫﺎي ﻣﻬﻢ ﻧﺎرﺳﺎﯾﯽ ﮐﺒﺪي در آﯾﻨﺪه، ﮐﺒﺪ ﭼﺮب ﺧﻮاﻫﺪ ﺑﻮد ﺑﻪ دﻟﯿﻞ ﺗﻐﺬﯾﻪ ﻧﺎﻣﻨﺎﺳﺐ ﻣﺜﻞ fast-food ﻫﺎ ﮐﻪ ﺑﺴﯿﺎر ﺷﺎﯾﻊ ﺷﺪه اﺳﺖ (اﮔﺮ ﮐﺒﺪ اﺻﻼح ﻧﺸﻮد ﺑﺮاي ﻣﺸﮑﻞ ﮐﻠﯿﻮي دﯾﺎﻟﯿﺰ اﻧﺠﺎم ﻣﯽﺷﻮد وﻟﯽ ﻇﺮف 3-2 ﻣﺎه ﺑﯿﻤﺎران ﻣﯽﻣﯿﺮﻧﺪ).
• آزﻣﺎﯾﺶ ادرار ﺑﯿﻤﺎر :post renal Azotemia در اﯾﻦ ﺣﺎﻟﺖ آزﻣﺎﯾﺶ ادرار ﻧﺮﻣﺎل اﺳﺖ، ﻣﮕﺮ اﯾﻦ ﮐﻪ post renal ﻧﺎﺷﯽ از ﺳﻨﮓ ﯾﺎ ﺗﻮﻣﻮر ﺑﺎﺷﺪ (ﻣﺜﻞ ﺳﺮﻃﺎن ﻣﺜﺎﻧﻪ ﯾﺎ ﭘﺮوﺳﺘﺎت).
ﭘﺲ آزﻣﺎﯾﺶ ادرار ﻧﺮﻣﺎل اﺳــﺖ ﭼﻮن ﺧﻮد ﮐﻠﯿﻪ درﮔﯿﺮ ﻧﯿﺴــﺖ و ﺳــﯿﺴــﺘﻢ ﻣﺠﺎري درﮔﯿﺮ اﺳــﺖ، ﻣﮕﺮ اﯾﻦ ﮐﻪ ﺑﯿﻤﺎري زﻣﯿﻨﻪاي ﻃﻮري ﺑﺎﺷﺪ ﮐﻪ ﻋﻨﺎﺻﺮي در ادرار دﯾﺪه ﺷﻮد. ﭘﺲ، از آزﻣﺎﯾﺶ ادرار ﻣﯽﺗﻮان ﺑﻪ ﺗﺸﺨﯿﺺﻫﺎي اﻓﺘﺮاﻗﯽ رﺳﯿﺪ.
ﻣﺜﻼً در ﻓﺮدي ﮐﻪ ﻟﻮﭘﻮس ﻓﻌﺎل دارد و دﻫﯿﺪراﺗﻪ ﻫﻢ ﺷﻮد ﯾﻌﻨﯽ post renal Azotemia ﻫﻢ ﺑﮕﯿﺮد آزﻣﺎﯾﺶ ادرارش ﺑﻪ ﭼﻪ ﺻﻮرت ﺧﻮاﻫﺪ ﺑﻮد؟
دراﯾﻦ ﺻﻮرت ﺑﻪ دﻟﯿﻞ ﻟﻮﭘﻮس، ﻣﻤﮑﻦ اﺳﺖ آزﻣﺎﯾﺶ ادرار ﺣﺎوي RBC و ﭘﺮوﺗﺌﯿﻦ ﺑﺎﺷﺪ؛ ﯾﻌﻨﯽ در ﺑﻌﻀﯽ ﻣﻮارد pre renal ، آزﻣﺎﯾﺶ ادرار ﺑﻪ دﻟﯿﻞ ﺑﯿﻤﺎري زﻣﯿﻨﻪاي ﻓﺮد ﻏﯿﺮﻃﺒﯿﻌﯽ ﻣﯽﺷــﻮد ﻧﻪ ﺑﻪ ﺧﺎﻃﺮ pre renal ؛ ﺧﻮد pre renal اﮔﺮ ﺧﺎﻟﺺ ﺑﺎﺷﺪ، آزﻣﺎﯾﺶ ادرار ﻧﺮﻣﺎل اﺳﺖ.
ARF
در ARFﻋﻤﺪﺗﺎً ﻋﻮارض اﺳﺖ ﮐﻪ ﺑﯿﻤﺎر را ﻣﯽﮐﺸﺪ.
ﮐﻠﯿﻪ آب و ﻧﻤﮏ اﺿـــﺎﻓﯽ را دﻓﻊ ﻣﯽﮐﻨﺪ، ﭘﺲ در ﻧﺎرﺳـــﺎﯾﯽ ﮐﻠﯿﻪ اﯾﻦ آب و ﻧﻤﮏ اﺿــﺎﻓﯽ در ﺑﺪن ﺗﺠﻤﻊ ﭘﯿﺪا ﻣﯽﮐﻨﺪ overload fluid) ﯾﺎ (volume overload در اﯾﻦ ﺣﺎﻟﺖ ﻓﺸــﺎر ﺧﻮن ﺑﺎﻻ ﻣﯽرود و ﻣﯽﺗﻮاﻧﺪ آﻧﻘﺪر ﺑﺎﻻ ﺑﺮود ﮐﻪ ﺑﺎﻋﺚ ﺗﻨﮕﯽ ﻧﻔﺲ ﻧﺎﺷﯽ از ادم رﯾﻪ و ﺧﺴﺘﮕﯽ ﺗﻨﻔﺴﯽ ﺷﻮد و ﺳﺒﺐ ﻣﺮگ ﺷﻮد. ﭘﺲ volume overload از ﻋﻮارض ﺧﻄﺮﻧﺎك و ﮐﺸﻨﺪهي ARF اﺳﺖ.
از ﻋﻮارض دﯾﮕﺮ ARF، اﯾﺠﺎد اﺧﺘﻼﻻت اﻟﮑﺘﺮوﻟﯿﺘﯽ در راﺑﻄﻪ ﺑﺎ ﺳﺪﯾﻢ اﺳﺖ ﮐﻪ ﻣﻤﮑﻦ اﺳﺖ ﻧﺮﻣﺎل ﯾﺎ در ﺣﺎﻟﺖ ﻫﺎﯾﭙﻮ ﯾﺎ ﻫﺎﯾﭙﺮﻧﺎﺗﺮﻣﯽ ﺑﺎﺷــﺪ. در ﮐﻞ اﺧﺘﻼﻻت ﺳــﺪﯾﻤﯽ ﮐﻤﺘﺮ دﯾﺪه ﻣﯽ ﺷــﻮﻧﺪ. در اﯾﻨﺠﺎ ﺣﺎﻟﺖ ﻫﺎﯾﭙﻮﻧﺎﺗﺮﻣﯽ را ﺷــﺮح ﻣﯽدﻫﯿﻢ. در اﯾﻦ ﺣﺎﻟﺖ ﺗﺠﻤﻊ آب ﺑﯿﺸــﺘﺮ از ﻧﻤﮏ اﺳــﺖ. ﻓﺮم ﺷــﺪﯾﺪ ﻫﺎﯾﭙﻮﻧﺎﺗﺮﻣﯽ ﻣﯽﺗﻮاﻧﺪ ﺑﺎﻋﺚ ﻋﻼﺋﻢ ﻣﻐﺰي، اﻧﺴﻔﺎﻟﻮﭘﺎﺗﯽ، ﺗﺸﻨﺞ و اﺧﺘﻼﻻت ﺳﻄﺢ ﻫﻮﺷﯿﺎري ﺷﻮد.
اﺧﺘﻼل اﻟﮑﺘﺮوﻟﯿﺘﯽ دﯾﮕﺮي ﮐﻪ داراي اﻫﻤﯿﺖ اﺳــﺖ و ﺑﯿﺸــﺘﺮ از اﺧﺘﻼﻻت ﺳــﺪﯾﻤﯽ در ﮐﻠﯿﻨﯿﮏ ﺑﺎ آن ﻣﻮاﺟﻪ ﻫﺴﺘﯿﻢ، ﻣﺮﺑﻮط ﺑﻪ ﭘﺘﺎﺳﯿﻢ اﺳﺖ. وﻗﺘﯽ ﭘﺘﺎﺳﯿﻢ ﺗﺠﻤﻊ ﭘﯿﺪا ﮐﻨﺪ، ﯾﻌﻨﯽ در ﺣﺎﻟﺖ ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯽ، ﻋﺎرﺿﻪ ﺑﺴﯿﺎر ﻣﻬﻢ cardiac arrest اﺳﺖ و ﺑﯿﻤﺎر ﻣﻤﮑﻦ اﺳﺖ ﺑﻠﻮك ﻗﻠﺒﯽ ﮐﻨﺪ.
درﻣﺎن اﯾﻦ اﺧﺘﻼﻻت ﺳــﺨﺖ اﺳــﺖ ﭼﻮن ﺑﺎﯾﺪ دﻓﻊ را زﯾﺎد ﮐﻨﯿﻢ و اﮔﺮ ﻣﺮﯾﺾ اﻟﯿﮕﻮري و آﻧﻮري داﺷــﺘﻪ ﺑﺎﺷــﺪ ﻣﯽﺗﻮاﻧﺪ ﺑﺎﻋﺚ ﻣﺮگ ﻣﺮﯾﺾ ﺷﻮد، دﯾﺎﻟﯿﺰ ﻫﻢ ﺧﯿﻠﯽ ﻣﻮاﻗﻊ ﻣﻤﮑﻦ ﻧﯿﺴﺖ، ﻣﺜﻼً ﺑﻪ دﻟﯿﻞ ﮐﻤﺒﻮد اﻣﮑﺎﻧﺎت.
ﯾﮑﯽ دﯾﮕﺮ از ﮐﺎرﻫﺎﯾﯽ ﮐﻪ ﮐﻠﯿﻪ اﻧﺠﺎم ﻣﯽدﻫﺪ دﻓﻊ اﺳـــﯿﺪ اﺳـــﺖ. ﻣﺎ ﺑﺎ ﺗﻐﺬﯾﻪ ﻣﻘﺪار زﯾﺎدي ﮐﺮﺑﻮﻫﯿﺪرات و ﻧﯿﺰ ﭼﺮﺑﯽ و ﭘﺮوﺗﺌﯿﻦ وارد ﺑﺪن ﻣﯽﮐﻨﯿﻢ ﮐﻪ از ﻣﺘﺎﺑﻮﻟﯿﺴﻢ اﯾﻦﻫﺎ اﺳﯿﺪ ﺗﻮﻟﯿﺪ ﻣﯽﺷﻮد و اﯾﻦ H+ ﻫﺎ ﺑﺎﯾﺪ دﻓﻊ ﺷﻮﻧﺪ و ﮔﺮﻧﻪ اﯾﺠﺎد اﺳﯿﺪوز ﻣﯽﮐﻨﺪ high anion gap ←
از دﯾﮕﺮ ﻋﻮارض ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ ﻫﺎﯾﭙﻮﮐﻠﺴﻤﯽ اﺳﺖ. ﺑﻪ دﻟﯿﻞ اﯾﻦ ﮐﻪ ﻫﺎﯾﭙﺮﻓﺴﻔﺎﺗﻤﯽ ﺑﺎﻋﺚ رﺳﻮب ﮐﻠﺴﯿﻢ ﻣﯽﺷﻮد. ﻫﻢ ﭼﻨﯿﻦ ﯾﮑﯽ از ﻧﻘﺶﻫﺎي ﮐﻠﯿﻪ، ﺗﺮﺷﺢ ﻫﻮرﻣﻮن اﺳﺖ. ﮐﻠﯿﻪ وﯾﺘﺎﻣﯿﻦ D را ﺑﻪ ﺷﮑﻞ ﻓﻌﺎل در ﻣﯽآورد درﻧﺘﯿﺠﻪ ﺑﺎ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ و ﮐﺎﻫﺶ ﺷﮑﻞ ﻓﻌﺎل وﯾﺘﺎﻣﯿﻦD، ﺟﺬب Ca ﮐﺎﻫﺶ ﻣﯽﯾﺎﺑﺪ. ﮔﺎﻫﯽ وﻗﺖﻫﺎ ﻫﺎﯾﭙﻮﮐﻠﺴﻤﯽ ﺧﻄﺮﻧﺎك اﺳﺖ و ﻣﺮﯾﺾ ﺗﺸﻨﺞ ﻣﯽﮐﻨﺪ.
از ﻋﻮارض دﯾﮕﺮ، آﻧﻤﯽ اﺳﺖ. ﮔﺮﭼﻪ آﻧﻤﯽ ﺑﯿﺸﺘﺮ در ﻣﻮرد CRF ﻣﻄﺮح اﺳﺖ وﻟﯽ در ARF ﻫﻢ آﻧﻤﯽ دارﯾﻢ. در ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ ﻃﻮل ﮐﺸﯿﺪه و ﭘﺲ از ﭼﻨﺪ ﻣﺎه دﯾﺎﻟﯿﺰ ﻣﻤﮑﻦ اﺳﺖ آﻧﻤﯽ اﯾﺠﺎد ﺷﻮد. ﭼﻮن از ﮐﻠﯿﻪ ارﯾﺘﺮوﭘﻮﯾﺘﯿﻦ ﺗﺮﺷﺢ ﻧﻤﯽﺷﻮد و ﻫﻢ ﭼﻨﯿﻦ دﻟﯿﻞ دﯾﮕﺮش ﻣﯽﺗﻮاﻧﺪ dilution ﯾﺎ رﻗﯿﻖ ﺷﺪﮔﯽ ﺑﻪ ﻋﻠﺖ اﻓﺰاﯾﺶ ﺣﺠﻢ آب ﺑﺎﺷﺪ و ﯾﺎ ﺧﻮﻧﺮﯾﺰي ﯾﺎ ﺧﻮﻧﮕﯿﺮيﻫﺎي ﻣﺠﺪد ﮐﻪ از ﻣﺮﯾﺾ اﻧﺠﺎم ﻣﯽﺷﻮد.
ARF ﯾﮏ hyper catabolic state اﺳـﺖ و ﺑﯿﻤﺎران ﺑﯽاﺷـﺘﻬﺎ ﻣﯽﺷﻮﻧﺪ و intake ﮐﻤﯽ دارﻧﺪ. ﻫﻢ ﭼﻨﯿﻦ در اﯾﻦ ﺑﯿﻤﺎران bleeding tendency (اﻓﺰاﯾﺶ اﺳــﺘﻌﺪاد ﺑﻪ ﺧﻮﻧﺮﯾﺰي) وﺟﻮد دارد، اﺧﺘﻼﻻت ﮐﻠﯿﻪ، اﺧﺘﻼل اﻧﻌﻘﺎدي ﺑﻪ دﻧﺒﺎل ﻧﺪارﻧﺪ وﻟﯽ ﺗﺮوﻣﺒﻮﺳﺎﯾﺘﻮﭘﻨﯽ ﻣﯽدﻫﻨﺪ و ﺑﯿﺸﺘﺮ ﺑﺎﻋﺚ اﺧﺘﻼل ﻋﻤﻠﮑﺮد ﭘﻼﮐﺘﯽ ﻣﯽﺷﻮﻧﺪ، ﯾﻌﻨﯽ ﺣﺘﯽ اﮔﺮ ﺗﻌﺪاد ﺧﻮب ﺑﺎﺷﺪ، ﻋﻤﻠﮑﺮد ﭘﻼﮐﺖﻫﺎ ﺧﻮب ﻧﯿﺴﺖ. ﻫﻢ ﭼﻨﯿﻦ در ﻣﺤﯿﻂ اورﻣﯿﮏ ﻃﻮل ﻋﻤﺮ RBC ﻫﺎ ﻧﯿﺰ ﮐﻢ ﻣﯽﺷــﻮد و ﻫﻤﻮﻟﯿﺰ دارﯾﻢ. ﻣﻐﺰ اﺳــﺘﺨﻮان ﻧﯿﺰ در ﻣﺤﯿﻂ اورﻣﯿﮏ ﮐﺎﻫﺶ ﺗﻮﻟﯿﺪ RBC دارد. ﭘﺲ ﺑﺎ ﺗﻤﺎم اﯾﻦ ﻣﮑﺎﻧﯿﺴﻢﻫﺎ ﺑﯿﻤﺎر ﮐﻠﯿﻮي ﻣﻤﮑﻦ اﺳﺖ دﭼﺎر آﻧﻤﯽ ﺷﻮد.از ﻋﻮارض دﯾﮕﺮ GI, ARF اﺳـﺖ. ﻫﺮ وﻗﺖ ﺑﻪ ﺑﺪن اﺳﺘﺮس وارد ﺷﻮد ﻣﻤﮑﻦ اﺳﺖ ulcer ﯾﺎ زﺧﻢ ﻣﻌﺪه اﯾﺠﺎد ﺷﻮد و ﻣﺮﯾﺾ ﺧﻮﻧﺮﯾﺰي GIﮐﻨﺪ. ﻣﺜﻼً در دﯾﺎﺑﺖ اﺳﺘﺮس ﺷﺪﯾﺪي ﺑﻪ ﺑﺪن ﺗﺤﻤﯿﻞ ﻣﯽﺷﻮد.
* دﯾﻮرز ﭘﺲ از دﻓﻊ اﻧﺴﺪاد:
در ﻧﺎرﺳــﺎﯾﯽ ﮐﻠﯿﻮي ﺑﻪ ﺧﺼــﻮص در ATN ﮐﻪ ﺑﻪ دﻻﯾﻞ ﻣﺨﺘﻠﻒ ﭘﺎﺗﻮﻟﻮژﯾﮏ، ﺗﻮﺑﻮلﻫﺎ ﻧﮑﺮوزه و ﭘﺮ از ﮐﺴــﺖ و ﺳـــﻠﻮلﻫﺎي ﻣﺮده و ﺑﺴـــﺘﻪ ﻣﯽﺷـــﻮﻧﺪ و ﺗﺒﺎدل اﺗﻔﺎق ﻧﻤﯽاﻓﺘﺪ درﻧﺘﯿﺠﻪ اﺣﺘﺒﺎس آب و ﻧﻤﮏ اﺗﻔﺎق ﻣﯽاﻓﺘﺪ. ﻣﺎ ﻣﺮﯾﺾ را دﯾﺎﻟﯿﺰ ﻣﯽﮐﻨﯿﻢ و ﮐﻢ ﮐﻢ ادرار ﺗﻮﻟﯿﺪ ﻣﯽﺷــﻮد ﮐﻪ اﯾﻦ ﻋﻼﻣﺖ ﺧﻮﺑﯽ اﺳــﺖ و وﻗﺘﯽ ﺳــﻠﻮلﻫﺎي ﺑﺎﻓﺖ ﻣﺮده از ﺑﯿﻦ ﻣﯽرود و ﺳــﻠﻮلﻫﺎي ﺟﺪﯾﺪ ﺳــﻨﺘﺰ ﻣﯽﺷــﻮد و ﻫﻤﻪ ﭼﯿﺰ ﺑﻪ ﺣﺎﻟﺖ ﻧﺮﻣﺎل ﺑﺮ ﻣﯽﮔﺮدد، ادرار ﻣﺮﯾﺾ ﺑﯿﺸﺘﺮ و ﺑﯿﺸﺘﺮ ﻣﯽﺷﻮد. ﯾﮑﯽ از ﻣﻮاردي ﮐﻪ در ﻓﺎز ﺑﻬﺒﻮدي ﺑﯿﻤﺎر ATN ﭘﺲ از رﻓﻊ اﻧﺴﺪاد اﺗﻔﺎق ﻣﯽاﻓﺘﺪ اﯾﻦ اﺳـﺖ ﮐﻪ آب و ﻧﻤﮏ اﺿـﺎﻓﯽ ﮐﻪ در ﺑﺪن ﺗﺠﻤﻊ ﭘﯿﺪا ﮐﺮده ﺑﻮد ﺷـﺮوع ﺑﻪ دﻓﻊ ﺷﺪن ﻣﯽﮐﻨﺪ، ﺣﺘﯽ ﻣﻤﮑﻦ اﺳﺖ ﭘﻠﯽ اوري اﯾﺠﺎد ﺷـــﻮد. در اﯾﻦ ﻫﻨﮕﺎم ﺑﻪ دﻟﯿﻞ ﭘﻠﯽاوري و دﻓﻊ زﯾﺎد آب و اﻣﻼح، ﻫﺎﯾﭙﻮﮐﺎﻟﻤﯽ اﯾﺠﺎد ﺷـــﻮد و ﺑﻪ دﻟﯿﻞ دﻓﻊ ﺷـﺪن ﺑﯿﺸـﺘﺮ آب ﻧﺴـﺒﺖ ﺑﻪ ﻧﻤﮏ، ﻫﺎﯾﭙﺮﻧﺎﺗﺮﻣﯽ اﺗﻔﺎق ﻣﯽ اﻓﺘﺪ وﻟﯽ در ﮐﻠﯿﻨﯿﮏ ﻣﺎ ﺑﯿﺸﺘﺮ ﺑﺎ ﭘﺘﺎﺳﯿﻢ ﻣﺸــﮑﻞ دارﯾﻢ ﻧﻪ ﺳــﺪﯾﻢ. ﭘﺲ در ﻓﺎز ﭘﻠﯽاوري اﻣﻼح زﯾﺎدي دﻓﻊ ﻣﯽﺷــﻮﻧﺪ ﻣﺜﻞ . K, Mg, Ca ﭘﺲ ﯾﮑﯽ از ﻋﻼﺋﻢ ﺑﻬﺒﻮدي، ﺷــﺮوع دوﺑﺎرهي دﻓﻊ ادرار ﻣﺮﯾﺾ اﺳــﺖ وﻟﯽ ﺑﺎﯾﺪ ﺣﻮاﺳــﻤﺎن ﺑﺎﺷــﺪ ﮐﻪ ﻣﺮﯾﺾ ﻣﺎﯾﻌﺎت زﯾﺎدي درﯾﺎﻓﺖ ﮐﻨﺪ ﭼﻮن در ﺣﺎﻟﺖ ﭘﻠﯽاوري آب زﯾﺎدي از دﺳﺖ ﻣﯽدﻫﺪ و ﻣﻤﮑﻦ اﺳﺖ دﭼﺎر ﺷﻮك ﺷﻮد.
در ﻫﻨﮕﺎم دﯾﻮرز ﭘﺲ از رﻓﻊ اﻧﺴـﺪاد، دﻓﻊ اوره ﺑﻪ دﻟﯿﻞ اﯾﻦ ﮐﻪ اﺳــﻤﻮل اﺳــﺖ، آب را ﻫﻢ ﻫﻤﺮاﻫﺶ ﻣﯽﮐﺸﺪ و دﻓﻊ ﻣﯽﮐﻨﺪ ﮐﻪ از اﯾﻦ ﺧﺎﺻﯿﺖ اوره در درﻣﺎن ﻫﺎﯾﭙﻮﻧﺎﺗﺮﻣﯽ در ﻣﺒﺤﺚ SI-ADH اﺳﺘﻔﺎده ﻣﯽﺷﻮد.
درﻣﺎن ARF
اﺗﯿﻮﻟﻮژي ARF ﺷﺎﻣﻞ ﻃﯿﻔﯽ از ﺑﯿﻤﺎريﻫﺎﺳﺖ و درﻣﺎن ﻫﺮﮐﺪام ﻣﺘﻔﺎوت اﺳﺖ و ﺑﻌﻀﯽ ﺣﺘﯽ درﻣﺎن ﻧﺪارد. ﭘﺲ ﻣﺎ ﺑﺮاي ARF درﻣﺎن اﺻﻠﯽ ﻧﺪارﯾﻢ ﺑﻠﮑﻪ از درﻣﺎن ﺣﻤﺎﯾﺘﯽ (conservative) اﺳﺘﻔﺎده ﻣﯽﮐﻨﯿﻢ. در اﯾﻦ ﺣﺎﻟﺖ ﻣﺎ ﻋﻮارض را درﻣﺎن ﻣﯽﮐﻨﯿﻢ. ﻣﺜﻼً ﻣﺮﯾﺾ ﺗﻨﮕﯽ ﻧﻔﺲ دارد (ﺣﺎﻻ ﺑﻪ ﻫﺮ ﻋﻠﺘﯽ) ﻣﺎ ﺗﻨﮕﯽ ﻧﻔﺲ را درﻣﺎن ﻣﯽﮐﻨﯿﻢ ﯾﺎ ﻣﺜﻼً اﺳﯿﺪوز اﯾﺠﺎد ﺷﺪه ﯾﺎ ﻫﺎﯾﭙﻮﮐﺎﻟﻤﯽ را اﺻﻼح ﻣﯽﮐﻨﯿﻢ.
درﻣﺎن ﺣﻤﺎﯾﺘﯽ ﺑﺎﻋﺚ ﻣﯽﺷــﻮد ﺑﺘﻮاﻧﯿﻢ ﺑﯿﻤﺎر را در ﻣﻮارد اورژاﻧﺴــﯽ ﻧﺠﺎت دﻫﯿﻢ ﭼﻮن ﺗﺸــﺨﯿﺺ ﯾﮑﺴــﺮي از ﺑﯿﻤﺎريﻫﺎ ﻃﻮل ﻣﯽﮐﺸﺪ.
ﻣﺜﻼً اﮔﺮ ﻣﺮﯾﺾ اﺳــﯿﺪ اورﯾﮏ ﺑﺎﻻ (ﺑﺎﻻي (15 داﺷــﺖ دارو ﻣﯽدﻫﯿﻢ ﯾﺎ ادم و overload دارد ﺑﻬﺶ دﯾﻮرﺗﯿﮏ ﻣﯽ دﻫﯿﻢ ﯾﺎ در ﺻﻮرت ﺧﻮﻧﺮﯾﺰي GI، ﺧﻮن و ﺳﺮم ﻣﯽدﻫﯿﻢ.
ﭘﺲ درﻣﺎن ﺣﻤﺎﯾﺘﯽ ﯾﺎ ﮐﻠﯽ را اﻧﺠﺎم ﻣﯽدﻫﯿﻢ ﺗﺎ ﺑﻪ ﺗﺸﺨﯿﺺ ﻗﻄﻌﯽ ﺑﺮﺳﯿﻢ.
*ﺑﻪ دﻟﯿﻞ اﯾﻦ ﮐﻪ ﻣﺤﻞ اﺻﻠﯽ ﻣﺘﺎﺑﻮﻟﯿﺴﻢ داروﻫﺎ در ﮐﺒﺪ و ﮐﻠﯿﻪ اﺳﺖ ﺑﺎﯾﺪ ﻫﻨﮕﺎم ﺗﺠﻮﯾﺰ دارو ﺗﻮﺟﻪ داﺷﺘﻪ ﺑﺎﺷﯿﻢ ﮐﻪ اﯾﻦ دارو دﻓﻊ ﮐﻠﯿﻮي دارد ﯾﺎ ﻧﻪ و اﯾﻦ ﮐﻪ در ﺑﯿﻤﺎر ﮐﻠﯿﻮي و در ﺳﻄﻮح ﻣﺨﺘﻠﻒ GFR ﭼﻪ دوزي ﺑﺎﯾﺪ در ﻧﻈﺮ ﮔﺮﻓﺘﻪ ﺷﻮد. ﭼﻮن ﻣﻤﮑﻦ اﺳﺖ ﻣﺴﻤﻮﻣﯿﺖ داروﯾﯽ اﯾﺠﺎد ﺷﻮد و ﺑﯿﻤﺎر در ﺧﻄﺮ ﻗﺮار ﺑﮕﯿﺮد.ﻫﻨﮕﺎم ﻧﺎرﺳــﺎﯾﯽ ﺷــﺪﯾﺪ ﮐﻠﯿﻪ ﮐﻪ ﻓﺮد ﺑﺴــﺘﺮي ﻣﯽﺷــﻮد ﯾﮑﯽ از ﻣﻮاردي ﮐﻪ ﺑﺎﯾﺪ ﺑﻪ آن ﺗﻮﺟﻪ داﺷــﺘﻪ ﺑﺎﺷــﯿﻢ nutrition ﻣﺮﯾﺾ اﺳـﺖ ﮐﻪ ﺳﻮء ﺗﻐﺬﯾﻪ ﻧﺸﻮد. ﻣﺘﺨﺼﺺ ﺗﻐﺬﯾﻪ ﺑﺎﯾﺪ ﺑﯿﻤﺎر را زﯾﺮ ﻧﻈﺮ ﺑﮕﯿﺮد ﺗﺎ در ﻣﺪت زﻣﺎﻧﯽ ﮐﻪ در ﺑﯿﻤﺎرﺳــﺘﺎن اﺳــﺖ ﺑﺘﻮاﻧﺪ ﻣﻘﺎدﯾﺮ ﮐﺎﻓﯽ ﭘﺮوﺗﺌﯿﻦ و ﮐﺎﻟﺮي روزاﻧﻪ را درﯾﺎﻓﺖ ﮐﻨﺪ. ﺑﻪ ﺧﺼــﻮص در ﺑﯿﻤﺎران ICU و ﭘﯿﻮ.
در ﻣﻮرد ﻫﺎﯾﭙﻮﻧﺎﺗﺮﻣﯽ ﻣﺤﺪودﯾﺖ ﻣﺼـﺮف آب ﺑﺎﯾﺪ رﻋﺎﯾﺖ ﺷﻮد. در ﻣﻮارد ﻫﺎﯾﭙﻮﻧﺎﺗﺮﻣﯽﺷﺪﯾﺪ ﻣﺜﻼً در 120، ﺳﺮم Nacl ﻣﯽدﻫﯿﻢ و در ﺻـﻮرﺗﯽ ﮐﻪ ﺑﯿﻤﺎر ﺑﻪ ﻣﺤﺪودﯾﺖ ﻣﺎﯾﻊ و ﯾﺎ اﻓﺰاﯾﺶ ﻣﺼﺮف ﻣﻮاد ﻣﺤﻠﻮل ﭘﺎﺳﺦ ﻧﺪﻫﺪ درﻣﺎن داروﯾﯽ ﺟﻬﺖ ﺑﺎﻻ ﺑﺮدن ﻏﻠﻈﺖ ﭘﻼﺳﻤﺎﯾﯽ Na ﺻﻮرت ﻣﯽﮔﯿﺮد.
ﺑﺮاي درﻣﺎن اﺳﯿﺪوز ﻣﺤﺪودﯾﺖ ﭘﺮوﺗﺌﯿﻦ ﻣﯽﮔﺬارﯾﻢ ﮐﻪ اﯾﻦ ﺑﻪ ﻣﻌﻨﯽ ﻗﻄﻊ ﮐﺮدن pro ﻧﯿﺴﺖ. ﮔﺎﻫﯽ وﻗﺖﻫﺎ ﮐﻪ اﺳﯿﺪوز ﺧﯿﻠﯽ ﺷﺪﯾﺪ اﺳﺖ، ﺑﯽﮐﺮﺑﻨﺎت ﺑﻪ ﻣﺮﯾﺾ ﻣﯽدﻫﯿﻢ و اﮔﺮ اﯾﻦ اﺳﯿﺪوز ﺷﺪﯾﺪ ﻫﻤﺮاه ﺑﺎ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ ﺑﺎﺷﺪ ﺣﺘﯽ دﯾﺎﻟﯿﺰ ﻫﻢ ﻣﯽﮐﻨﯿﻢ.
اﮔﺮ ﻫﺎﯾﭙﺮﻓﺴــﻔﺎﺗﻤﯽ دارد، ﻣﺤﺪودﯾﺖ ﻓﺴــﻔﺮ ﻣﯽدﻫﯿﻢ و ﺑﯿﻤﺎر ﻧﺒﺎﯾﺪ از ﻏﺬاﻫﺎي ﺣﺎوي ﻓﺴــﻔﺮ اﺳــﺘﻔﺎده ﮐﻨﺪ و از داروﻫﺎﯾﯽ اﺳـــﺘﻔﺎده ﻣﯽﮐﻨﯿﻢ ﮐﻪ اﺻـــﻄﻼﺣﺎً ﺑﻪ آن ﻫﺎ “phosphate binder” ﻣﯽﮔﻮﯾﻨﺪ. اﯾﻦ داروﻫﺎ ﭘﺲ از ﻣﺼـﺮف ﺑﻪ ﻫﺮ ﻓﺴـﻔﺎﺗﯽ در ﻏﺬاي ﻫﻀﻢ ﺷﺪه آزاد ﺷﺪه اﺳﺖ bind ﻣﯽﺷﻮﻧﺪ و اﯾﻦ ﻓﺴﻔﺮ را دﻓﻊ ﻣﯽﮐﻨﻨﺪ ﭼﻮن اﯾﻦ ﻓﺴﻔﺮ زﯾﺎد ﺑﺮاي ﺑﺪن ﺳﻤﯽ اﺳﺖ و ﻫﺎﯾﭙﻮﮐﻠﺴﻤﯽ اﯾﺠﺎد ﻣﯽﮐﻨﺪ.
ﯾﮑﯽ دﯾﮕﺮ از ﻣﺸـــﮑﻼت ﺑﯿﻤﺎران ﮐﻠﯿﻮي ﻫﺎﯾﭙﺮﻣﻨﯿﺰﯾﻤﯽ اﺳـــﺖ. در اﯾﻦ ﺑﯿﻤﺎران ﻧﯿﺰ ﻣﺤﺪودﯾﺖ ﻣﺼـــﺮف Mg ﻣﯽﮔﺬارﯾﻢ.
اﻣﺎ در renal failure ﺑﻪ ﻫﺮ ﻋﻠﺘﯽ ﮐﻪ ﺑﺎﺷﺪ ﯾﮑﺴﺮي اﻧﺪﯾﮑﺎﺳﯿﻮنﻫﺎ ﺑﺮاي دﯾﺎﻟﯿﺰ دارﯾﻢ. در اﯾﻦ ﺣﺎﻟﺖﻫﺎ ﻣﺮﯾﺾ ﺑﺎﯾﺪ ﻇﺮف ﭼﻨﺪ ﺳــﺎﻋﺖ دﯾﺎﻟﯿﺰ ﺷــﻮد و اﮔﺮ ﻣﺮﮐﺰ درﻣﺎﻧﯽ ﻓﺎﻗﺪ اﻣﮑﺎﻧﺎت ﻣﻮردﻧﻈﺮ ﺑﺎﺷــﺪ ﺑﺎﯾﺪ ﺳــﺮﯾﻌﺎً ﺑﻪ ﯾﮏ ﻣﺮﮐﺰ دﯾﮕﺮ اﻋﺰام ﺷﻮد:
volume overload (1ﺷـﺪﯾﺪ و ادم رﯾﻪ ﮐﻪ ﺑﻪ درﻣﺎن ﻃﺒﯽ ﺷـﻤﺎ ﭘﺎﺳﺦ ﻧﺪﻫﺪ (ﯾﻌﻨﯽ ﻣﺜﻼً دﯾﻮرﺗﯿﮏ ﺑﺪﻫﯿﺪ وﻟﯽ ﺟﻮاب ﻧﺪﻫﺪ؛ از دﯾﻮرﺗﯿﮏﻫﺎي loop اﺳﺘﻔﺎده ﻣﯽﮐﻨﯿﻢ ﭼﻮن ﻫﻢ ﻓﺮم ﺗﺰرﯾﻘﯽ دارد و ﻫﻢ اﯾﻦ ﮐﻪ آب آزاد را دﻓﻊ ﻣﯽ ﮐﻨﺪ).
ARF*ﻫﺎ ﻫﻤﻪ اﻟﯿﮕﻮرﯾﮏ ﻧﯿﺴﺘﻨﺪ ﯾﻌﻨﯽ اﯾﻦ ﻃﻮر ﻧﯿﺴﺖ ﮐﻪ در ﻫﻤﻪي اﻧﻮاع ARF، ادرار ﮐﻢ ﺷﻮد و در ﺑﺮﺧﯽ ﻣﻮارد ﺑﯿﻤﺎر در ﻋﯿﻦ اﯾﻦ ﮐﻪ ادرار دارد، renal failure ﻫﻢ دارد اﯾﻦ ARFﻫﺎ non-oliguric ﻫﺴــﺘﻨﺪ ﻣﺜﻞ ARF ﻧﺎﺷﯽ از ﺟﻨﺘﺎﻣﺎﯾﺴﯿﻦ.
(2 ﻫﺮﮔﻮﻧﻪ اﺧﺘﻼل اﻟﮑﺘﺮوﻟﯿﺘﯽ و اﺳﯿﺪ و ﺑﺎزي ﮐﻪ ﺑﻪ درﻣﺎن ﻃﺒﯽ ﺟﻮاب دﻫﺪ.
(3 ﻣﺮﯾﻀﯽ ﮐﻪ ﺧﻮﻧﺮﯾﺰي داﺷﺘﻪ ﺑﺎﺷﺪ و دﻟﯿﻠﺶ اورﻣﯽ ﺑﺎﺷﺪ ﮐﻪ ﺷﺮاﯾﻂ اورﻣﯽ رﻓﻊ ﺷﺪه و ﺧﻮﻧﺮﯾﺰي ﮐﻢ ﺷﻮد. (4 اﻧﺴـﻔﺎﻟﻮﭘﺎﺗﯽ و اﯾﻦ ﮐﻪ ﻣﺮﯾﺾ درﺟﺎﺗﯽ از اﺧﺘﻼﻻت ﺳـﻄﺢ ﻫﻮﺷـﯿﺎري داﺷﺘﻪ ﺑﺎﺷﺪ. از ﺣﺎﻟﺖﻫﺎي ﺧﻔﯿﻒ ﮐﻪ ﻣﺮﯾﺾ ﺣﺎﻟﺖ ﮔﯿﺠﯽ و اﺧﺘﻼل در ﺻﺤﺒﺖ ﮐﺮدن دارد ﺗﺎ ﺣﺎﻟﺖ ﺗﺸﻨﺞ.
(5 ﻣﺮﯾﻀـﯽ ﮐﻪ asterixis دارد. درﺣﺎﻟﺖ ﻧﺮﻣﺎل وﻗﺘﯽ ﻣﺎ دﺳـﺖ ﻫﺎﯾﻤﺎن را ﺑﻪ ﺻــﻮرﺗﯽ ﮐﻪ ﺑﺎزوﻫﺎ و آرﻧﺞ ﺻﺎف ﺑﺎﺷـﻨﺪ ﺑﻪ ﺳـﻤﺖ ﺟﻠﻮ ﻧﮕﻪ دارﯾﻢ و ﻣﭻ دﺳﺖ رو ﺑﻪ ﺑﺎﻻ ﺑﺎﺷﺪ، اﯾﻦ ﮐﺎر ﺑﻪ راﺣﺘﯽ ﺻﻮرت ﻣﯽﮔﯿﺮد وﻟﯽ در ﺣﺎﻟﺖ آﺳﺘﺮﮐﺴﯽ، دﺳﺖ flexionﻫﺎي ﻣﻤﺘﺪ ﭘﯿﺪا ﻣﯽﮐﻨﺪ .(flapping tremor)
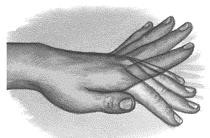
اﯾﻦ ﻣﺮﯾﺾ ﻣﻤﮑﻦ اﺳﺖ ﺑﻪ زودي دﭼﺎر ﺗﺸﻨﺞ ﺷﻮد و ﺑﺎﯾﺪ ﺣﺘﻤﺎ دﯾﺎﻟﯿﺰ ﺷﻮد.
(6 اﮔﺮ ﻫﻨﮕﺎم ﻣﻌﺎﯾﻨﻪ ﻗﻠﺐ ﻣﺮﯾﺾ، ﮔﻮﺷــﯽ را ﮔﺬاﺷــﺘﯿﻢ و ﺻــﺪاﯾﯽ ﻣﺎﻧﻨﺪ ﺻــﺪاي ﻣﺎﻟﺶ دو ﺳــﻄﺢ ﭼﺮم روي ﻫﻤﺪﯾﮕﺮ ﺷﻨﯿﺪﯾﻢ از ﻋﻼﺋﻢ ﭘﺮﯾﮑﺎردﯾﺖ ﻗﻠﺒﯽ اﺳﺖ ﮐﻪ از اﻧﺪﯾﮑﺎﺳﯿﻮنﻫﺎي دﯾﺎﻟﯿﺰ اورژاﻧﺲ اﺳﺖ.
100<BUN (7 و ﮐﺮاﺗﯿﻨﯿﻦ 7< (اﯾﻦﻫﺎ ﺧﯿﻠﯽ ﻗﻄﻌﯽ ﻧﯿﺴﺘﻨﺪ).
(8 در ﺑﻌﻀﯽ ﻣﺴﻤﻮﻣﯿﺖﻫﺎ ﮐﻪ ﺑﺎ دﯾﺎﻟﯿﺰ ﺳﻢ را از ﺑﺪن دﻓﻊ ﮐﻨﯿﻢ ﻣﺜﻞ ﻣﺴﻤﻮﻣﯿﺖ ﺑﺎ اﺗﯿﻠﻦ ﮔﻠﯿﮑﻮل و ﻣﺘﺎﻧﻮل.
* ﻋﻮاﻣﻞ ﺗﻌﯿﯿﻦ ﮐﻨﻨﺪه prognose ﻣﺮﯾﺾ )ARFاﺻﻮﻻً: ARF ﭘﯿﺶ آﮔﻬﯽ ﺧﻮﺑﯽ ﻧﺪارد)
ﺳــﻦ ﯾﮑﯽ از ﻋﻮاﻣﻞ اﺳــﺖ. در اﻓﺮاد ﭘﯿﺮ ﺑﻪ دﻟﯿﻞ وﺟﻮد ﺑﯿﻤﺎريﻫﺎي زﻣﯿﻨﻪاي و اﯾﺠﺎد ﻋﻮارض ﺑﯿﺸــﺘﺮ و اﺣﺘﻤﺎل ﮐﻤﺘﺮ ﺑﺎزﮔﺸـﺖ ﭘﺬﯾﺮي ﭘﯿﺶ آﮔﻬﯽ ﻧﺴـﺒﺖ ﺑﻪ ﯾﮏ ﻓﺮد ﺟﻮان ﺿـﻌﯿﻒﺗﺮ اﺳــﺖ. ﺧﻮد ﺑﯿﻤﺎري زﻣﯿﻨﻪاي از ﻋﻮاﻣﻞ دﯾﮕﺮ ﺗﻌﯿﯿﻦ ﮐﻨﻨﺪه ﭘﯿﺶ آﮔﻬﯽ اﺳﺖ، ﻣﺜﻞ ﺑﯿﻤﺎران دﯾﺎﺑﺘﯽ. ﻫﻢ ﭼﻨﯿﻦ ﻧﻮع ARFﻧﯿﺰ ﻣﻬﻢ اﺳﺖ، ﻣﺜﻼً در ﻣﻮرد ﻟﻮﭘﻮس ﻧﻔﺮﯾﺖ ﭘﯿﺶ آﮔﻬﯽ ﺧﻮب ﻧﯿﺴﺖ.
mortality ARFدارد. ﻣﺜﻼً اﮔﺮ ﻣﺮﯾﺾ ARF، ﺳــﭙﺘﯽﺳــﻤﯽ ﻫﻢ داﺷــﺘﻪ ﺑﺎﺷــﺪ. mortality ﺗﺎ 90% ﻫﻢ ﻣﯽرﺳﺪ.وﻟﯽ ﺑﻌﻀـﯽ ARFﻫﺎ mortality ﭘﺎﯾﯿﻨﯽ دارﻧﺪ، ﻣﺜﻞ ﻧﻔﺮوﭘﺎﺗﯽ اﻧﺴﺪادي ﮐﻪ ﺷﯿﻮع 5% دارد ﭘﯿﺶ آﮔﻬﯽ ﺧﻮب اﺳـﺖ و ﺑﻪ ﺳﺎدﮔﯽ ﻗﺎﺑﻞ ﺗﺸﺨﯿﺺ و درﻣﺎن اﺳﺖ. ﻣﺜﻼً ﻣﺜﺎﻧﻪ ﮔﻨﺒﺪي در ﺳﻮﻧﻮﮔﺮاﻓﯽ ﯾﺎ ﭘﯿﺪاﮐﺮدن ﺳﻨﮓ وﻟﯽ در ﮔﻠﻮﻣﺮوﻟﻮﻧﻔﺮﯾﺖ ﺗﺸــﺨﯿﺺ و درﻣﺎن ﺑﻪ ﺳــﺨﺘﯽ ﺻــﻮرت ﻣﯽﮔﯿﺮد و ﻓﺮاﯾﻨﺪ درﻣﺎن ﻃﻮﻻﻧﯽ اﺳــﺖ و ﭘﯿﺶ آﮔﻬﯽ ﺿﻌﯿﻒﺗﺮ اﺳﺖ.
ﻣﻬﻢﺗﺮﯾﻦ ﻋﻠﻞ mortality ﻣﺮﯾﺾ ← ARFﺣﻮادث ﮐﺎردﯾﻮواﺳﮑﻮﻻر ←ﻋﻔﻮﻧﺖ
*ﺣﻮادث ﮐﺎردﯾﻮ وﺳﮑﻮﻻر: اﻓﺖ ﻓﺸﺎر ﺷﺪﯾﺪ، اﺧﺘﻼﻻت اﻟﮑﺘﺮوﻟﯿﺘﯽ، volume overload
*ﺑﯿﻤﺎران ARF ﻣﺴﺘﻌﺪ ﻋﻔﻮﻧﺖ ﻫﺴﺘﻨﺪ. اﯾﻦ ﺑﯿﻤﺎران در ﺣﺎﻟﺖ hyper catabolic ﻫﺴﺘﻨﺪ و ﺳﯿﺴﺘﻢ دﻓﺎﻋﯽ ﺑﺪﻧﺸــﺎن ﻣﺨﺘﻞ ﺷــﺪه. ﻣﺤﯿﻂ اورﻣﯽ ﺑﺎﻋﺚ ﺷــﺪه در ﮐﺎرﮐﺮد و ﻓﺎﮔﻮﺳــﯿﺘﻮز WBCﻫﺎ اﺧﺘﻼل اﯾﺠﺎد ﺷــﻮد و در ﺑﯿﻤﺎرﺳﺘﺎن و ﭘﺮوﺳﻪﻫﺎي درﻣﺎﻧﯽ رﯾﺴﮏ ﻋﻔﻮﻧﺖ وﺟﻮد دارد.
*داﻧﺴﺘﻦ prognose ﯾﺎ ﭘﯿﺶ آﮔﻬﯽ ﺑﯿﻤﺎريﻫﺎ ﺑﺴﯿﺎر ﻣﻬﻢ اﺳﺖ ﻫﻢ ﺑﺮاي ﺧﻮد ﭘﺰﺷﮏ و ﻫﻢ اﯾﻦ ﮐﻪ ﻫﻤﺮاﻫﺎن ﺑﯿﻤﺎر را در ﺟﺮﯾﺎن ﻗﺮار دﻫﯿﻢ ﺗﺎ از ﺷﺮاﯾﻂ ﺑﯿﻤﺎر ﺧﻮد ﻣﻄﻠﻊ ﺑﺎﺷﻨﺪ.
دیدگاهتان را بنویسید