ﺑﻪ ﺑﺤﺚ ﺟﻠﺴﻪ ﻗﺒﻞ اداﻣﻪ ﻣﯽدﻫﯿﻢ:
ﭼﮕﻮﻧﻪ acute renal failure (ARF) را از chronic renal failure (CRF) ﺗﺸﺨﯿﺺ دﻫﯿﻢ؟ ﺑﺮﺣﺴﺐ:
(1 زﻣﺎن و ﺷﻮاﻫﺪ ﻗﺒﻠﯽ: ﯾﻌﻨﯽ ﺑﺎ ﺑﺮرﺳﯽ ﭘﺮوﻧﺪه ﻣﺮﯾﺾ اﮔﺮ ﻣﺘﻮﺟﻪ ﺑﺸﻮﯾﻢ ﮐﻪ ﻣﺜﻼً از ﺳﻪ ﻣﺎه ﭘﯿﺶ اوره ﺧﻮن او ﺑﺎﻻ رﻓﺘﻪ ﯾﻌﻨﯽ اﯾﻨﮑﻪ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ او از ﻧﻮع ﻣﺰﻣﻦ (CRF) ﻣﯽﺑﺎﺷﺪ.
(2 ﺳﻮﻧﻮﮔﺮاﻓﯽ: ﺑﺎ ﮐﻤﮏ ﺳﻮﻧﻮﮔﺮاﻓﯽ ﻣﯽﺗﻮاﻧﯿﻢ ﺳﺎﯾﺰ ﮐﻠﯿﻪ، ﻗﻄﺮ ﮐﻮرﺗﮑﺲ (ﻗﻄﺮ ﻧﺮﻣﺎل ﮐﻮرﺗﮑﺲ: (1cm و اﮐﻮي ﮐﻠﯿﻪ (ﮐﻪ ﻫﺮﭼﻪ ﻗﺪر آﺳﯿﺐ ﺑﯿﺸﺘﺮ ﺑﺎﺷﺪ؛ﻣﺜﻼً در ﻣﻮارد ﻓﯿﺒﺮوز، اﮐﻮي ﮐﻠﯿﻪ ﻫﻢ ﺑﯿﺸﺘﺮ ﺧﻮاﻫﺪ ﺑﻮد) را ﺑﻪ دﺳﺖ آورﯾﻢ. ﺑﻪ اﯾﻦ ﺻﻮرت ﮐﻪ در ﻣﻮارد CRF ﺳﺎﯾﺰ و ﻗﻄﺮ ﮐﻮرﺗﮑﺲ ﮐﻠﯿﻪ ﮐﻮﭼﮏﺗﺮ از ﺣﺎﻟﺖ ﻧﺮﻣﺎل اﺳﺖ. اﻟﺒﺘﻪ اﺳﺘﺜﻨﺎﻫﺎﯾﯽ ﻫﻢ دارﯾﻢ ﮐﻪ در ﻧﮑﺘﻪي زﯾﺮ ﺑﻪ آنﻫﺎ اﺷﺎره ﻣﯽﺷﻮد.
ﻧﮑﺘﻪ: اﮔﺮ ﻓﺮدي CKD و ﻧﺎرﺳﺎﯾﯽ ﻣﺰﻣﻦ ﮐﻠﯿﻪ داﺷﺘﻪ ﺑﺎﺷﺪ اﻣﺎ ﯾﮑﯽ از ﻣﻮارد زﯾﺮ را ﻫﻢ داﺷﺘﻪ ﺑﺎﺷﺪ، ﺑﺮﺧﻼف ﺣﺎﻟﺖ ﻋﺎدي ﮐﻪ اﻧﺘﻈﺎر ﻣﯽرود در ﻣﻮارد ﻧﺎرﺳﺎﯾﯽ ﻣﺰﻣﻦ ﺳﺎﯾﺰ ﮐﻠﯿﻪ ﮐﻮﭼﮏﺗﺮ ﺷﺪه ﺷﻮد، ﺳﺎﯾﺰ ﮐﻠﯿﻪ ﯾﺎ ﻧﺮﻣﺎل و ﯾﺎ ﺑﺰرگﺗﺮ از ﺣﺎﻟﺖ ﻋﺎدي ﺧﻮاﻫﺪ ﺑﻮد:
.I دﯾﺎﺑﺖ (اﻟﺒﺘﻪ ﺗﺎ ﻗﺒﻞ از اﻧﺠﺎم دﯾﺎﻟﯿﺰ)
.II آﻣﯿﻠﻮﺋﯿﺪوز (ﮐﻠﯿﻪ ﺑﺰرگﺗﺮ از ﺣﺎﻟﺖ ﻧﺮﻣﺎل اﺳﺖ)
multiple myeloma .III
RPGN .IV ﻫﺎ
.V ﺑﯿﻤﺎري ﭘﻠﯽﮐﯿﺴﺘﯿﮏ (ﺳﺎﯾﺰ ﮐﻠﯿﻪ ﺑﺰرگﺗﺮ از ﺣﺎﻟﺖ ﻧﺮﻣﺎل اﺳﺖ؛ ﭼﯿﺰي ﺣﺪود (17-18 cm
:renal osteodystrophy (3 در اﯾﻦ ﺑﯿﻤﺎري ﺗﻐﯿﯿﺮات اﺳﺘﺨﻮاﻧﯽ در زﻣﯿﻨﻪي ﻫﺎﯾﭙﺮﭘﺎراﺗﯿﺮوﺋﯿﺪي و adynamic bone disease و ﺑﯿﻤﺎري اورﻣﯽ اﺗﻔﺎق ﻣﯽاﻓﺘﺪ. ﭘﺲ اﮔﺮ ﮐﻪ ﻣﺎ ﻋﮑﺲ ﮔﺮﻓﺘﯿﻢ و ﺗﻐﯿﯿﺮات اﺳﺘﺨﻮاﻧﯽ ﻧﺎﺷﯽ از اﯾﻦ ﺑﯿﻤﺎري را دﯾﺪﯾﻢ( ﻣﺜﻼً اﺳﺘﺌﻮﻣﺎﻻﺳﯽ و ﭘﻮﮐﯽ اﺳﺘﺨﻮان) و ﻫﻤﭽﻨﯿﻦ ﺑﯿﻤﺎر PTH ﺑﺎﻻ داﺷﺖ و ﺑﺎ اﻧﺠﺎم ﺑﯿﻮﭘﺴﯽ دﯾﺪﯾﻢ ﮐﻪ ﻫﺎﯾﭙﺮﭘﺎراﺗﯿﺮوﺋﯿﺪي ﯾﺎ adynamic bone disease دارد ﻧﺘﯿﺠﻪ ﻣﯽﮔﯿﺮﯾﻢ ﮐﻪ ﺑﯿﻤﺎر CRF اﺳﺖ زﯾﺮا در ARF آﻧﻘﺪر زﻣﺎن وﺟﻮد ﻧﺪارد ﮐﻪ ﺗﻐﯿﯿﺮات اﺳﺘﺨﻮاﻧﯽ اﯾﺠﺎد ﺷﻮد.
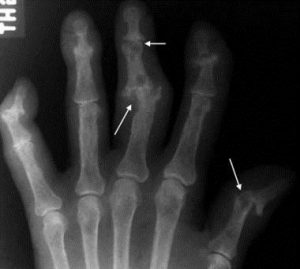
ﻧﮑﺘﻪ ﻣﻬﻢ: ﺳﻪ ﻣﻮرد ﺑﺎﻻ ﯾﻌﻨﯽ ﺷﻮاﻫﺪ ﻗﺒﻠﯽ، ﺳﺎﯾﺰ و ﮐﻮرﺗﮑﺲ ﮐﻮﭼﮏ ﮐﻠﯿﻪ و ﻫﻤﭽﻨﯿﻦ ﺑﯿﻤﺎري renal osteodystrophy ﺳﻪ ﻋﻼﻣﺖ ﻗﻄﻌﯽ CRF ﻫﺴﺘﻨﺪ وﻟﯽ در ﮐﻨﺎر اﯾﻦ ﻋﻼﻣﺖﻫﺎ، ﻋﻼﺋﻢ دﯾﮕﺮي ﻫﻤﭽﻮن ﻧﻮروﭘﺎﺗﯽ و *ﺗﺤﻤﻞ آﻧﻤﯽ ﺷﺪﯾﺪ ﺷﮏ را ﺑﯿﺸﺘﺮ ﺑﻪ ﺳﻤﺖ CRF ﻣﯽﺑﺮد ﻫﺮﭼﻨﺪ ﮐﻪ ﻗﻄﻌﯽ ﻧﯿﺴﺘﻨﺪ. )*ﺑﻪ اﯾﻦ ﺻﻮرت ﮐﻪ ﻓﺮد ﺑﺎ آﻧﻤﯽ ﺷﺪﯾﺪ ﺧﻮد ﮐﻨﺎر آﻣﺪه و ﻣﯽداﻧﺪ در ﻫﻨﮕﺎﻣﯽ ﮐﻪ از ﭘﻠﻪ ﺑﺎﻻ ﻣﯽرود و ﺑﻪ ﻧﻔﺲ ﻧﻔﺲ ﻣﯽاﻓﺘﺪ ﭼﻪ ﮐﺎر ﺑﺎﯾﺪ ﺑﮑﻨﺪ ﺗﺎ اذﯾﺖ ﻧﺸﻮدﻣﺜﻼً؛ ﺑﺸﯿﻨﺪ).
دﯾﺪن ﺗﻮﺑﻮلﻫﺎي آﺗﺮوﻓﯽ ﺷﺪه، ﺑﺎﻓﺖ ﻓﯿﺒﺮوز و اﺳﮑﻠﺮوز در ﺑﯿﻮﭘﺴﯽ ﮐﻠﯿﻪ ﻧﺸﺎن از ﻣﺰﻣﻦ ﺑﻮدن ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ (CRF) دارد.
ﺳﺆال: در ﭼﻪ ﻣﻮاﻗﻌﯽ ﺑﺎﯾﺪ ﺑﯿﻤﺎران ARF و CRF را دﯾﺎﻟﯿﺰ ﮐﻨﯿﻢ؟
در ﺑﯿﻤﺎراﻧﯽ ﮐﻪ ﻧﺎرﺳﺎﯾﯽ ﺣﺎد ﮐﻠﯿﻪ دارﻧﺪ ﺑﺎﯾﺪ ﻇﺮف ﭼﻨﺪ ﺳﺎﻋﺖ ﺳﺮﯾﻌﺎً دﯾﺎﻟﯿﺰﺷﺎن را ﺷﺮوع ﮐﻨﯿﻢ اﻣﺎ در ﺑﯿﻤﺎران ﻧﺎرﺳﺎﯾﯽ ﻣﺰﻣﻦ ﮐﻠﯿﻪ وﻗﺖ ﺑﺮاي ﻓﮑﺮ ﮐﺮدن ﻫﺴﺖ و ﺑﺮاﺳﺎس ﻣﯿﺰان GFR و ﺑﺎﻟﯿﻦ ﺑﯿﻤﺎر ﺗﺼﻤﯿﻢ ﻣﯽﮔﯿﺮﯾﻢ ﮐﻪ آﯾﺎ ﺑﯿﻤﺎر ﻣﺎ دﯾﺎﻟﯿﺰ ﺑﺸﻮد ﯾﺎ ﻧﻪ. ﺑﻪ اﯾﻦ ﺻﻮرت ﮐﻪ در ﯾﮏ ﻓﺮد ﻋﺎدي ﺑﺎ GFR<10 و ﯾﮏ ﻓﺮد دﯾﺎﺑﺘﯽ ﺑﺎ GFR<15ﻣﻌﻤﻮﻻً دﯾﺎﻟﯿﺰ را اﻧﺠﺎم ﻣﯽدﻫﯿﻢ. اﻟﺒﺘﻪ ﮔﻔﺘﯿﻢ ﮐﻪ ﺑﺎﻟﯿﻦ و ﺷﺮاﯾﻂ ﺑﯿﻤﺎر ﻫﻢ ﺑﺮاي ﻣﺎ ﻣﻬﻢ اﺳﺖﻣﺜﻼً؛ اﯾﻨﮑﻪ ﻣﻤﮑﻦ اﺳﺖ ﺑﯿﻤﺎر GFR ﮐﻤﺘﺮ از 10 داﺷﺘﻪ ﺑﺎﺷﺪ اﻣﺎ ﺗﺤﻤﻞ اورﻣﯽ را دارد و ﻧﯿﺎزي ﺑﻪ دﯾﺎﻟﯿﺰ ﻧﯿﺴﺖ ﯾﺎ از ﻃﺮﻓﯽ ﻣﻤﮑﻦ اﺳﺖ ﺑﯿﻤﺎر ﻣﺎ ﻧﺎرﺳﺎﯾﯽ ﻣﺰﻣﻦ ﮐﻠﯿﻪ ﻫﻤﺮاه ﺑﺎ ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯽ داﺷﺘﻪ ﺑﺎﺷﺪ و ﻫﺮ ﭼﻪ ﻗﺪر ﮐﻪ ﺗﻼش در درﻣﺎﻧﺶ ﻣﯽﮐﻨﯿﻢ ﻣﺜﻼً ﺑﺎ ﺑﺮﻃﺮف ﮐﺮدن ﯾﺒﻮﺳﺖ او، ﻧﺪادن داروي ﺣﺎﻓﻆ ﭘﺘﺎﺳﯿﻢ و ﮐﻢ ﮐﺮدن ﻣﺼﺮف ﭘﺘﺎﺳﯿﻢ ﺑﺎز ﻫﻢ ﻋﻼﺋﻢ ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯽ را از ﺧﻮد ﻧﺸﺎن ﻣﯽدﻫﺪ ﮐﻪ در اﯾﻦ ﺣﺎﻟﺖ ﭼﺎرهاي ﺟﺰ اﻧﺠﺎم دﯾﺎﻟﯿﺰ ﻧﺪارﯾﻢ. ﭘﺲ ﻧﺘﯿﺠﻪ آن ﮐﻪ در زﻣﺎﻧﯽ ﮐﻪ ﺑﯿﻤﺎر ﺑﻪ درﻣﺎنﻫﺎي دﯾﮕﺮ ﺟﻮاب ﻧﺪاد دﯾﺎﻟﯿﺰ را ﺑﺮاﯾﺶ اﻧﺠﺎم ﻣﯽدﻫﯿﻢ (ﺑﻪ ﻗﻮل ﻣﻌﺮوف ﺗﯿﺮ آﺧﺮه).
ﻫﻤﭽﻨﯿﻦ داﺷﺘﻦِ رگ ﻣﻨﺎﺳﺐ و وﺿﻌﯿﺖ روﺣﯽ ﺧﻮب ﻣﺮﯾﺾ ﻫﻢ در ﺗﺼﻤﯿﻢ ﻣﺎ ﻧﻘﺶ ﺧﻮاﻫﺪ داﺷﺖ.
دﯾﺎﻟﯿﺰ
در ﮔﺬﺷﺘﻪ از ﺷﺮﯾﺎن ﺑﺮاي دﯾﺎﻟﯿﺰ اﺳﺘﻔﺎده ﻣﯽﮐﺮدﻧﺪ ﮐﻪ ﺑﻪ دﻟﯿﻞ آﺳﯿﺒﯽ ﮐﻪ ﺑﻪ ﺷﺮﯾﺎن وارد ﻣﯽﺷﺪ و ﺧﻮنرﯾﺰي زﯾﺎد ﺑﯿﻤﺎر و ﺑﻪ ﺗﺒﻊ آن ﻧﮑﺮوز ﺷﺪن ﺑﺎﻓﺖ اﻣﺮوزه دﯾﮕﺮ از اﯾﻦ روش اﺳﺘﻔﺎده ﻧﻤﯽﺷﻮد (ﻣﺮﯾﺾ ﺑﺎ ﻣﺸﮑﻞ ﮐﻠﯿﻪ ﻣﯿﺎد ﺑﺎ اﻧﺪام ﻧﮑﺮوزه ﻣﯿﺮه .(
ﺑﺮاي اﻧﺠﺎم دﯾﺎﻟﯿﺰ از ورﯾﺪي ﮐﻪ در ﻫﺮ دﻗﯿﻘﻪ ﺣﺪاﻗﻞ ﭼﯿﺰي ﺣﺪود 15 -20 cc ﺧﻮن از آن ﻋﺒﻮر ﮐﻨﺪ اﺳﺘﻔﺎده ﻣﯽﺷﻮد.
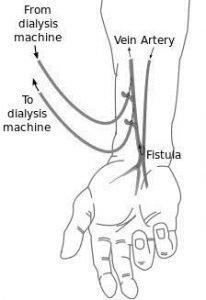
ﻣﺎ ﺑﻪ ﻋﻨﻮان ﯾﮏ ﭘﺰﺷﮏ ﻋﺎﻗﻞ وﻗﺘﯽ ﮐﻪ ﻣﯽﺑﯿﻨﯿﻢ GFR ﺑﯿﻤﺎر ﻣﺎ ﺑﻪ 15-20 رﺳﯿﺪه (ﯾﺎدآوري: وﻗﺘﯽ ﮐﻪ GFR ﺑﻪ 10 ﻣﯽرﺳﯿﺪ دﯾﺎﻟﯿﺰ را ﺷﺮوع ﻣﯽﮐﺮدﯾﻢ) درﺧﻮاﺳﺖ ﻣﯽﮐﻨﯿﻢ ﺗﺎ ﺑﺮاي ﺑﯿﻤﺎر ﻣﺎ از ﻫﻤﯿﻦ اﻻن ﻓﯿﺴﺘﻮل ﺑﮕﺬارﻧﺪ ﭼﺮا ﮐﻪ در ﺣﺎﻟﺖ اﯾﺪهآل ﭼﯿﺰي ﺣﺪود 3 ﻣﺎه ﻗﺒﻞ از ﺷﺮوع دﯾﺎﻟﯿﺰ ﺑﺎﯾﺪ ﻓﯿﺴﺘﻮل را ﮔﺬاﺷﺘﻪ ﺑﺎﺷﯿﻢ. در ﻧﻈﺮ داﺷﺘﻪ ﺑﺎﺷﯿﺪ ﮐﻪ ﻓﯿﺴﺘﻮل را در دﺳﺖ ﻏﯿﺮﻏﺎﻟﺐ ﺑﯿﻤﺎر ﻣﯽﮔﺬارﻧﺪ و ﺑﻌﺪ از ﮔﺬاﺷﺘﻦ آن ﻧﺒﺎﯾﺪ از آن دﺳﺖ ﺑﺮاي ﺧﻮنﮔﯿﺮي ﯾﺎ ﮔﺮﻓﺘﻦ ﻓﺸﺎر اﺳﺘﻔﺎده ﺷﻮدﻣﻌﻤﻮﻻً. در ﻓﺮدي ﮐﻪ
ﺑﺮاي اوﻟﯿﻦ ﺑﺎر دﯾﺎﻟﯿﺰ ﻣﯽﺷﻮد از ﺑﺨﺶﻫﺎي دﯾﺴﺘﺎل دﺳﺖ اﺳﺘﻔﺎده ﻣﯽﺷﻮد اﻣﺎ ﺑﻌﺪﻫﺎ ﮐﻪ رگﻫﺎي دﯾﺴﺘﺎل دﺳﺖ ﮐﺎراﯾﯽ ﻻزم را ﻧﺪارﻧﺪ از ﺑﺨﺶﻫﺎي ﺑﺎﻻﺗﺮ دﺳﺖ اﺳﺘﻔﺎده ﻣﯽﺷﻮد (ﭘﺲ، از ﺑﺨﺶ دﯾﺴﺘﺎل ﺷﺮوع ﻣﯽﮐﻨﯿﻢ و ﺑﺎﻻ ﻣﯽآﯾﯿﻢ).ﻫﻨﮕﺎم ﮔﺬاﺷﺘﻦ ﻓﯿﺴﺘﻮل، ﺟﺮاح ﻋﺮوق، ﺑﯿﻦ ورﯾﺪ و ﺷﺮﯾﺎن ﺑﯿﻤﺎر آﻧﺎﺳﺘﻮﻣﻮز اﯾﺠﺎد ﻣﯽﮐﻨﺪ ﮐﻪ اﯾﻦ آﻧﺎﺳﺘﻮﻣﻮز ﯾﺎ در ﻣﭻ و ﯾﺎ در آرﻧﺞ ﺑﯿﻤﺎر اﯾﺠﺎد ﻣﯽﺷﻮد. ﺑﺎ اﯾﺠﺎد اﯾﻦ آﻧﺎﺳﺘﻮﻣﻮز ورﯾﺪ ﺑﻪ اﺻﻄﻼح آرﺗﺮﯾﺎﻟﯿﺰه و ﭘﺮﺧﻮن ﻣﯽﺷﻮد و آﻣﺎدهي اﻧﺠﺎم دﯾﺎﻟﯿﺰ.
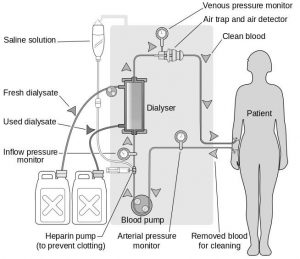
ﻓﺮاﯾﻨﺪ دﯾﺎﻟﯿﺰ: ﺳﻮزن 15 gauge را وارد ورﯾﺪ ﺑﯿﻤﺎر ﻣﯽﮐﻨﯿﻢ و ﺧﻮن ﺗﯿﺮه ﺑﯿﻤﺎر از ﻃﺮﯾﻖ ﺟﺰء ﺷﺮﯾﺎﻧﯽ دﺳﺘﮕﺎه وارد دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ ﻣﯽﺷﻮد و ﺑﻌﺪ از ﭼﻨﺪﯾﻦ ﻣﺮﺣﻠﻪ ﺗﺼﻔﯿﻪ ﺷﺪن، ﺧﻮن روﺷﻦ از ﻃﺮﯾﻖﺟﺰء ورﯾﺪي دﺳﺘﮕﺎه دوﺑﺎره وارد ورﯾﺪ ﻣﯽﺷﻮد (ﻣﻄﺎﺑﻖ ﺷﮑﻞ ﻧﻘﻄﻪ ﺧﺮوج ﺧﻮن و ورود ﺧﻮن ﭼﻨﺪ ﺳﺎﻧﺘﯽﻣﺘﺮي ﺑﺎﯾﺪ ﺑﺎﻫﻢ ﻓﺎﺻﻠﻪ داﺷﺘﻪ ﺑﺎﺷﻨﺪ).
ﺑﻪ ﻣﻨﻈﻮر ﺗﺼﻔﯿﻪ در دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ، ﺻﺎﻓﯽاي ﻗﺮار داده ﺷﺪه ﮐﻪ ﯾﮏ ﻃﺮف آن ﺧﻮن ﺑﯿﻤﺎر اﺳﺖ (ﺣﺎوي ﻣﻮاد زاﺋﺪ اوره، ﮐﺮاﺗﯿﻨﯿﻦ، ﺳﻮﻟﻔﺎت و …) و ﻃﺮف دﯾﮕﺮ ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ (ﺣﺎوي آب، ﺑﯽﮐﺮﺑﻨﺎت، ﮐﻠﺴﯿﻢ، ﻗﻨﺪ و … در ﺣﺪ دﻟﺨﻮاه ﻣﺎ). ﺣﺎﻻ آﯾﺎ ﺗﻤﺎم اﯾﻦ ﻣﻮاد زاﺋﺪي ﮐﻪ در ﺧﻮن ﺑﯿﻤﺎر اﺳﺖ از اﯾﻦ ﻃﺮﯾﻖ دﻓﻊ ﻣﯽﺷﻮﻧﺪ؟ ﺧﺐ ﻣﻌﻠﻮﻣﻪ ﮐﻪ ﻧﻪ، ﭼﻮن در دﯾﺎﻟﯿﺰ ﺟﺎﺑﻪﺟﺎﯾﯽ ﻣﻮاد و ﻋﺒﻮرﺷﺎن از ﺻﺎﻓﯽ ﺑﺮاﺳﺎس اﻧﺘﺸﺎر ﺻﻮرت ﻣﯽﮔﯿﺮد ﭘﺲ اﮔﺮ ﺑﻪ ﻓﺮض اﻧﺪازهي ﻣﻮﻟﮑﻮل زﯾﺎد ﺑﺎﺷﺪ (ﻣﺎﻧﻨﺪ ß2ﻣﯿﮑﺮوﮔﻠﻮﺑﻮﻟﯿﻦ) از ﺧﻮن ﻓﺮد ﺗﻤﯿﺰ ﻧﺨﻮاﻫﺪ ﺷﺪ. در ﺗﮑﻤﯿﻞ اﯾﻦ ﺣﺮف ﺑﺎﯾﺪ ﺑﮕﻢ ﮐﻪ ﻓﺮض ﮐﻨﯿﺪ ﺑﯿﻤﺎر دﯾﺎﻟﯿﺰياي دارﯾﻢ ﺑﺎ دﻓﻊ ادراري 100 cc، در اﯾﻦ ﺑﯿﻤﺎر ﻣﺎ ﻫﺮﮔﺰ ﻧﺒﺎﯾﺪ داروي ﻧﻔﺮوﺗﻮﮐﺴﯿﮏ ﺑﺪﻫﯿﻢ و ﮐﺎري ﮐﻨﯿﻢ ﮐﻪ ﻫﻤﯿﻦ 100 cc دﻓﻊ ادراري را ﻫﻢ ﮐﻪ دارد از دﺳﺖ ﺑﺪﻫﺪ ﭼﺮا ﮐﻪ ﻫﻤﯿﻦ 100 ccِ ﺣﺪاﻗﻠﯽ ﻣﯽﺗﻮاﻧﺪ آن ﻣﻮاد و ﺳﻤﻮﻣﯽ را ﮐﻪ ﻣﺎ از ﻃﺮﯾﻖ اﻧﺘﺸﺎر در دﯾﺎﻟﯿﺰ ﻧﻤﯽﺗﻮاﻧﯿﻢ دﻓﻊ ﮐﻨﯿﻢ ﻣﺜﻼً( ﻫﻤﺎن ß2ﻣﯿﮑﺮوﮔﻠﻮﺑﻮﻟﯿﻦ) ﺑﯿﻤﺎر از ﻃﺮﯾﻖ ادرار ﺧﻮد دﻓﻊ ﮐﻨﺪ.
وزن ﺧﺸﮏ: وزن ﺑﯿﻤﺎر در زﻣﺎﻧﯽ ﮐﻪ ادم ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ را وزن ﺧﺸﮏ ﮔﻮﯾﻨﺪ و ﺑﺎ دﺳﺘﮕﺎهﻫﺎي ﻣﺨﺼﻮﺻﯽ اﻧﺪازهﮔﯿﺮي ﻣﯽﺷﻮد.
ﺳﺆال: در ﭘﺪﯾﺪه دﯾﺎﻟﯿﺰ آﯾﺎ ﻓﻘﻂ ﺳﻤﻮم ﺑﯿﻤﺎر ﻓﯿﻠﺘﺮ و دﻓﻊ ﻣﯽﺷﻮد؟
ﺧﯿﺮ، از آﻧﺠﺎﯾﯽ ﮐﻪ ﻏﺎﻟﺐ ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي دﭼﺎر ادم (و در ﻧﺘﯿﺠﻪي آن اﻓﺰاﯾﺶ وزن) ﻫﺴﺘﻨﺪ ﻣﺎ ﺑﺎﯾﺪ ﺿﻤﻦ دﻓﻊ ﺳﻤﻮم و ﻣﻮاد زاﺋﺪ، آب اﺿﺎﻓﯽ آنﻫﺎ را ﻫﻢ از ﻃﺮﯾﻖ اﻧﺠﺎم دﯾﺎﻟﯿﺰ دﻓﻊ ﮐﻨﯿﻢ. ﺑﺮاي اﯾﻦ ﻣﻨﻈﻮر ﺑﺎ واژهي ultrafiltration dialysis آﺷﻨﺎ ﺧﻮاﻫﯿﻢ ﺷﺪ. در ultrafiltration dialysis ﻓﺸﺎر ﻫﯿﺪروﺳﺘﺎﺗﯿﮏ ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ را ﮐﻢ ﻣﯽﮐﻨﻨﺪ ﺗﺎ ﺑﺮاﺳﺎس ﻗﺎﻧﻮن اﺳﻤﺰ آب اﺿﺎﻓﯽ از ﺧﻮن ﺑﯿﻤﺎر وارد ﻣﺤﻠﻮل ﺷﻮد و ادم ﺑﯿﻤﺎر ﺑﺮﻃﺮف ﺷﻮد. اﻟﺒﺘﻪ ﺑﺎﯾﺪ در ﻧﻈﺮ داﺷﺘﻪ ﺑﺎﺷﯿﺪ ﮐﻪ ultrafiltration dialysis ﺑﺎ solvent drag ﻫﻤﺮاه اﺳﺖ ﯾﻌﻨﯽ آن ﮐﻪ آب اﺿﺎﻓﯽ ﻣﻘﺪاري solute را ﻫﻢ ﺑﺎ ﺧﻮد ﻣﯽﮐﺸﺪ و دﻓﻊ ﻣﯽﮐﻨﺪ. ﻣﺜﻼً ﻓﺮض ﮐﻨﯿﺪ ﺑﯿﻤﺎر ﻣﺎ ﺑﻌﺪ از اﻧﺠﺎم دﯾﺎﻟﯿﺰ ﺑﺎ وزن 60 kg از ﭘﯿﺶ ﻣﺎ ﻣﯽرود و ﭘﺲﻓﺮداي آن دوﺑﺎره ﺑﺮاي اﻧﺠﺎم دﯾﺎﻟﯿﺰ ﺑﻪ ﻣﺎ ﻣﺮاﺟﻌﻪ ﻣﯽﮐﻨﺪ و وزن او در ﻫﻨﮕﺎم ﻣﺮاﺟﻌﻪ 63 kg ﺷﺪه اﺳﺖ ﯾﻌﻨﯽ در اﯾﻦ ﻣﺪت ﺑﺮ اﺛﺮ ﺧﻮردن ﻣﻮاد ﻏﺬاﯾﯽ ﻧﻤﮏدار دﭼﺎر ادم ﺷﺪه و 3 kg ﺑﻪ وزن ﺧﺸﮏ او (ﯾﻌﻨﯽ (60 kg اﺿﺎﻓﻪ ﺷﺪه اﺳﺖ. ﻣﺎ ﺑﺎ اﻧﺠﺎم ultrafiltration dialysis ﺿﻤﻦ دﻓﻊ ﻣﻮاد زاﺋﺪ ﺑﯿﻤﺎر، ﻣﻘﺪار آب اﺿﺎﻓﯽ او را ﻫﻢ ﺑﺮﻃﺮف ﻣﯽﮐﻨﯿﻢ.
ﺻﺎﻓﯽ: در ﮔﺬﺷﺘﻪ ﻣﺘﺄﺳﻔﺎﻧﻪ ﺟﻨﺲ ﺻﺎﻓﯽ دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ ﺧﯿﻠﯽ ﺧﻮب ﻧﺒﻮده و ﭼﻮن biocompatibility (ﺳﺎزﮔﺎري زﯾﺴﺘﯽ/ﺳﺎزﮔﺎري ﺑﺎ ﺑﺪن) ﮐﻤﯽ داﺷﺘﻪ ﺧﯿﻠﯽ اوﻗﺎت ﺑﺎﻋﺚ اﻟﺘﻬﺎب در ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي ﻣﯽﺷﺪه اﺳﺖ. اﻣﺮوزه ﻋﻠﯿﺮﻏﻢ ﺑﻬﺘﺮ ﺷﺪن ﺟﻨﺲ ﺻﺎﻓﯽﻫﺎ و biocompatibility ﺑﯿﺸﺘﺮ آنﻫﺎ، ﺑﺎز ﻫﻢ ﻣﻮارد اﻟﺘﻬﺎب در ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي دﯾﺪه ﻣﯽﺷﻮد ﮐﻪ اﯾﻦ اﺻﻼً ﺧﻮب ﻧﯿﺴﺖ ﭼﻮن آنﻫﺎ از ﻗﺒﻞ ﺑﻪ دﻟﯿﻞ ﻧﺎرﺳﺎﯾﯽ ﮐﻠﯿﻪ ﺧﻮد دﭼﺎر اﻟﺘﻬﺎب ﻫﺴﺘﻨﺪ.
ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ :(dialyser) ﺣﺎوي اﺳﯿﺪ، ﻗﻨﺪ، ﮐﻠﺴﯿﻢ، ﻣﻨﯿﺰﯾﻢ و ﭘﺘﺎﺳﯿﻢ در ﺣﺪ دﻟﺨﻮاه ﻣﺎ ﻣﯽﺑﺎﺷﺪ.
ﺑﻪ دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ آب ﻫﻢ ﻟﻮﻟﻪﮐﺸﯽ ﻣﯽﺷﻮد اﻣﺎ اﯾﻦ آب ﻟﻮﻟﻪﮐﺸﯽ ﺷﺪه ﻗﺒﻞ از اﯾﻨﮑﻪ ﺑﺎ ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ ﻣﺨﻠﻮط ﺷﻮد ﺗﺎ آن را ﺑﻪ ﻧﺴﺒﺖ 1/34 رﻗﯿﻖ ﮐﻨﺪ ﺑﺎﯾﺪ در اﺑﺘﺪا ﺳﺨﺘﯽاش ﺑﺮﻃﺮف ﺷﻮد (softening) و ﺑﻌﺪ ﻫﻢ از ﻫﺮ ﻧﻮع آﻟﻮدﮔﯽ ﻋﺎري ﺷﻮد.دﺳﺘﮕﺎه :RO دﺳﺘﮕﺎه reverse osmosis آب را ﺑﺎ ﻓﺸﺎر زﯾﺎد از ﯾﮏ ﻏﺸﺎي ﻧﯿﻤﻪﺗﺮاوا ﻋﺒﻮر ﻣﯽدﻫﺪ و آن را از ﯾﮑﺴﺮي ﻣﯿﮑﺮوبﻫﺎ و ﯾﻮنﻫﺎﯾﯽ ﻫﻤﭽﻮن ﻓﻠﻮراﯾﺪ، ﻣﺲ، ﻣﻨﮕﻨﺰ و ﺳﺮب ﮐﻪ در ﺣﺎﻟﺖ آﺷﺎﻣﯿﺪن ﻣﺸﮑﻞ ﺧﺎﺻﯽ اﯾﺠﺎد ﻧﻤﯽﮐﻨﻨﺪ وﻟﯽ در دﯾﺎﻟﯿﺰ ﻣﯽﺗﻮاﻧﻨﺪ ﻣﺸﮑﻞﺳﺎز ﺑﺎﺷﻨﺪ ﺗﻤﯿﺰ ﻣﯽﮐﻨﺪ.
ﺳﺆال ﭘﯿﺶ ﻣﯽﯾﺎد ﮐﻪ آﻗﺎ ﺟﺎن دﻣﺎي آﺑﯽ ﮐﻪ وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد ﭼﻨﺪ درﺟﻪ ﺑﺎﺷﺪ؟
در ﮔﺬﺷﺘﻪ ﻣﯽﮔﻔﺘﻨﺪ ﻫﻢ دﻣﺎي ﺑﺪن ﺑﺎﺷﺪ اﻣﺎ ﺑﻌﺪﻫﺎ ﺗﺠﺮﺑﻪ ﻧﺸﺎن داد ﮐﻪ اﮔﺮ دﻣﺎي آب دﺳﺘﮕﺎه ﺑﺎ دﻣﺎي ﺑﺪن ﯾﮑﯽ ﺑﺎﺷﺪ، ﺑﯿﻤﺎر دﭼﺎر اﻓﺖ ﻓﺸﺎر ﺧﻮن و ﺣﺘﯽ ﺷﻮك ﻣﯽﺷﻮد ﺑﻨﺎﺑﺮاﯾﻦ اﻣﺮوزه ﻣﯽﮔﻮﯾﻨﺪ ﮐﻪ دﻣﺎي آب دﺳﺘﮕﺎه ﺑﺎﯾﺪ از دﻣﺎي ﺑﺪن ﮐﻤﺘﺮ ﺑﺎﺷﺪ.
:conductivity ﺑﺎ ﮐﻤﮏ آن ﺗﻌﯿﯿﻦ ﻣﯽﮐﻨﯿﻢ ﮐﻪ ﺑﯿﻤﺎر ﻣﺎ ﺑﺎ ﭼﻪ ﻣﻘﺪاري ﺳﺪﯾﻢ (ﻣﺜﻼً 140 ﯾﺎ 135 ﯾﺎ …) دﯾﺎﻟﯿﺰ ﺷﻮد.
دور دﯾﺎﻟﯿﺰ: ﻫﻤﺎن ﻣﻘﺪار ﺧﻮﻧﯽﺳﺖ ﮐﻪ در ﻫﺮ دﻗﯿﻘﻪ وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد؛ ﻣﺜﻼً اﮔﺮ دور دﯾﺎﻟﯿﺰ 200 ﺑﺎﺷﺪ ﯾﻌﻨﯽ در ﻫﺮ دﻗﯿﻘﻪ 200cc ﺧﻮن وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد. ﻫﺮﭼﻪ ﺟﺜﻪ ﻓﺮد ﺑﺰرگﺗﺮ ﺑﺎﺷﺪ دور دﯾﺎﻟﯿﺰ ﺑﺎﻻﺗﺮي ﺑﺮاي اﻧﺠﺎم دﯾﺎﻟﯿﺰ اﻧﺘﺨﺎب ﻣﯽﮐﻨﯿﻢ.
دو اﺻﻄﻼح دﯾﮕﺮ ﺑﻪ ﻧﺎمﻫﺎي blood flow rate و dialysis flow rate دارﯾﻢ.
:blood flow rate ﺑﻪ ﻣﻌﻨﺎي ﺳﺮﻋﺖ ﺟﺮﯾﺎن ﺧﻮن اﺳﺖ ﮐﻪ آن را ﺑﯿﻦ 200-400cc/min ﺗﻨﻈﯿﻢ ﻣﯽﮐﻨﯿﻢ ﯾﻌﻨﯽ ﺑﺎ اﯾﻦ ﺗﻨﻈﯿﻢِ ﻣﺎ در ﻫﺮ دﻗﯿﻘﻪ ﺑﯿﻦ 200 ﺗﺎ 400 ﺳﯽ ﺳﯽ ﺧﻮن وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد.
:dialysis flow rate ﺑﻪ ﻣﻌﻨﺎي ﺳﺮﻋﺖ ﺟﺮﯾﺎن آب و اﻟﮑﺘﺮوﻟﯿﺖﻫﺎي دﺳﺘﮕﺎه اﺳﺖ ﮐﻪ آن را در اﯾﺮان ﺗﻨﻈﯿﻢ ﻧﻤﯽﮐﻨﻨﺪ و 500cc/min ﻣﯽﺑﺎﺷﺪ ﯾﻌﻨﯽ در ﻫﺮ دﻗﯿﻘﻪ 500 ﺳﯽ ﺳﯽ آب وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد.
ﻧﮑﺘﻪ: ﻫﺮﭼﻪ ﻗﺪر دور دﯾﺎﻟﯿﺰ و dialysis flow rate ﺑﯿﺸﺘﺮ ﺑﺎﺷﺪ، درﻣﺎن ﻣﺎ ﻣﺆﺛﺮﺗﺮ و ﮐﻮﺗﺎهﺗﺮ ﺧﻮاﻫﺪ ﺑﻮد.
ﻧﮑﺘﻪ: ﻣﺪت زﻣﺎن دﯾﺎﻟﯿﺰ ﺣﺪود 4 ﺳﺎﻋﺖ اﺳﺖ (ﺑﻪ ﺟﺰ ﺑﺎر اول ﮐﻪ ﮐﻤﯽ ﮐﻢﺗﺮ اﺳﺖ) و در ﻫﺮ ﺑﺎر دﯾﺎﻟﯿﺰ ﭼﯿﺰي ﺣﺪود 120 ﻟﯿﺘﺮ آب ﻧﯿﺎز اﺳﺖ (ﮔﻔﺘﯿﻢ 500 ﺳﯽ ﺳﯽ در ﻫﺮ دﻗﯿﻘﻪ آب وارد ﻣﯽﺷﺪ)( ﺧﯿﻠﯽ زﯾﺎده ﺧﺼﻮﺻﺎً ﺑﺮاي ﮐﺸﻮر ﮐﻢ آب ﻣﺎ).
:air detector ﺑﺨﺸﯽ از دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ اﺳﺖ ﮐﻪ ﻫﻨﮕﺎﻣﯽ ﮐﻪ ﻫﻮا وارد ﺑﺪن ﻣﺮﯾﺾ ﺷﻮد و ﯾﺎ ﻓﺸﺎر دﺳﺘﮕﺎه ﺗﻐﯿﯿﺮ ﮐﻨﺪ ﺑﻪ ﺻﺪا در ﻣﯽآﯾﺪ و ﺑﻪ ﻣﺎ ﻫﺸﺪار ﻣﯽدﻫﺪ.
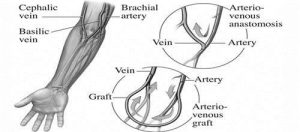
اﻧﻮاع :dialysis accessory :fistula (1 روش راﯾﺞ ﮐﻪ ﺑﺎﯾﺪ 3 ﻣﺎه ﻗﺒﻞ از اﻧﺠﺎم دﯾﺎﻟﯿﺰ در 1 دﺳﺖ ﻣﺮﯾﺾ ﻗﺮار داده ﺷﻮد. ﺧﻮﺑﯽِ اﯾﻦ روش اﯾﻦ اﺳﺖ ﮐﻪ در آن ﺟﺴﻢ ﺧﺎرﺟﯽاي ﺑﻪ ﮐﺎر ﻧﻤﯽرود و ﺗﻨﻬﺎ از ﻃﺮﯾﻖ آﻧﺎﺳﺘﻮﻣﻮز اﻧﺠﺎم ﻣﯽﺷﻮد (ﺑﻪ ﺷﮑﻞ ﺗﻮﺟﻪ داﺷﺘﻪ ﺑﺎﺷﯿﺪ). ﻫﻤﭽﻨﯿﻦ روﺷﯽ stable اﺳﺖ. :graft (2 در ﻣﻮاﻗﻌﯽ ﮐﻪ رگﻫﺎي ﺑﯿﻤﺎر ﻣﻨﺎﺳﺐ ﻧﯿﺴﺖ ﻣﺠﺒﻮرﯾﻢ از ﯾﮏ ﺟﺴﻢ ﺧﺎرﺟﯽ ﺑﺮاي اﺗﺼﺎل ورﯾﺪ ﺑﻪ ﺷﺮﯾﺎن ﺑﯿﻤﺎر 2 اﺳﺘﻔﺎده ﮐﻨﯿﻢ ﺑﻪ ﻧﺎم .graft ﺑﻌﺪ از ﮔﺬﺷﺖ 2-3 ﻫﻔﺘﻪ از اﯾﻦ
ﻋﻤﻞ ﻣﯽﺗﻮاﻧﯿﻢ ﺳﻮزن ﺑﺰﻧﯿﻢ و دﯾﺎﻟﯿﺰ را ﺷﺮوع ﮐﻨﯿﻢ. ﺧﻮﺑﯽِ اﯾﻦ روش زﯾﺮ ﭘﻮﺳﺖ ﺑﻮدن آن اﺳﺖ اﻣﺎ ﻋﯿﺐ ﺑﺰرگ آن ﺧﻄﺮ اﯾﺠﺎد ﻋﻔﻮﻧﺖ ﺑﻪ دﻟﯿﻞ وﺟﻮد ﺟﺴﻢ ﺧﺎرﺟﯽ ﻣﯽﺑﺎﺷﺪ (ﺑﻪ ﺷﮑﻞ ﺗﻮﺟﻪ ﮐﻨﯿﺪ).
 :catheter (3 آن را وارد ﯾﮏ ورﯾﺪ ﺑﺰرگ ﻣﺎﻧﻨﺪ internal jugular vein
:catheter (3 آن را وارد ﯾﮏ ورﯾﺪ ﺑﺰرگ ﻣﺎﻧﻨﺪ internal jugular vein
و ﯾﺎ femoral vein ﻣﯽﮐﻨﻨﺪ. اﻟﺒﺘﻪ در ﮔﺬﺷﺘﻪ از subclavian vein ﻫﻢ اﺳﺘﻔﺎده ﻣﯽﺷﺪه ﮐﻪ ﺑﻪ دﻟﯿﻞ pneumothorax اي ﮐﻪ در ﺑﯿﻤﺎران اﯾﺠﺎد ﻣﯽﮐﺮده اﻣﺮوزه دﯾﮕﺮ از اﯾﻦ ورﯾﺪ اﺳﺘﻔﺎده ﻧﻤﯽﺷﻮدﻣﻌﻤﻮﻻً. از femoral vein در اﺗﺎق ICU اﺳﺘﻔﺎده ﻣﯽﺷﻮد و در ﺣﺎﻟﺖ ﻋﺎدي ﺑﻪ دو دﻟﯿﻞ ﺑﻪ ﮐﺎر ﻧﻤﯽرود؛ -1 ﭼﻮن ﮔﺬاﺷﺘﻦ ﮐﺎﺗﺘﺮ در ران ﭘﺎي ﺑﯿﻤﺎر ﺑﺎ ﺗﻮﺟﻪ ﺑﻪ اﯾﻨﮑﻪ از ﭘﺎي او ﺑﯿﺮون ﻣﯽزﻧﺪ زﻧﺪﮔﯽ روزﻣﺮه را ﺑﺮاي ﺑﯿﻤﺎر ﺳﺨﺖ ﻣﯽﮐﻨﺪ، -2ﻫﻤﭽﻨﯿﻦ ﺧﻄﺮ اﯾﺠﺎد ﺗﺮوﻣﺒﻮز را ﻫﻢ دارد.
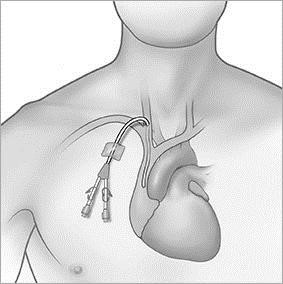 ﮐﺎﺗﺘﺮ دو ﺳﺮ در ﺑﯿﺮون دارد، ﮐﻪ از ﻃﺮﯾﻖ ﺳﺮ ﺷﺮﯾﺎﻧﯽ آن (ﻗﺮﻣﺰ رﻧﮓ) ﺧﻮن ﺑﯿﻤﺎر از ورﯾﺪش ﺧﺎرج و وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد و از ﺳﺮ ورﯾﺪي آن (آﺑﯽ رﻧﮓ) ﺧﻮن از دﺳﺘﮕﺎه وارد ورﯾﺪ ﺑﯿﻤﺎر ﻣﯽﺷﻮد. در ﻣﻮاﻗﻊ اﺿﻄﺮاري از اﯾﻦ روش اﺳﺘﻔﺎده ﻣﯽﺷﻮد. اﯾﻦ روش ﺑﺎ ﺗﻮﺟﻪ ﺑﻪ داﺷﺘﻦ ﺟﺴﻢ ﺧﺎرﺟﯽ و ﻫﻤﭽﻨﯿﻦ ﺑﺰرگ ﺑﻮدن آن ﺧﻄﺮ ﻋﻔﻮﻧﺖ دارد (ﺣﺘﯽ ﺑﯿﺸﺘﺮ از .(graft ﻣﻤﮑﻦ اﺳﺖ ﭘﺰﺷﮏ، ﭘﺮﺳﺘﺎر ﯾﺎ ﻫﻤﺮاه ﻣﺮﯾﺾ nasal carrierِ اﺳﺘﺎف ﺑﺎﺷﻨﺪ و آن را از ﻃﺮﯾﻖ ﮐﺎﺗﺘﺮ ﺑﻪ ﻣﺮﯾﺾ اﻧﺘﻘﺎل دﻫﻨﺪ. ﮔﺎﻫﯽ ﻣﻤﮑﻦ اﺳﺖ اﯾﻦ ﻋﻔﻮﻧﺖ ﺑﺎ آﻧﺘﯽﺑﯿﻮﺗﯿﮏ درﻣﺎن ﻧﺸﻮد و ﺑﯿﻤﺎر دﭼﺎر ﺳﭙﺘﯽﺳﻤﯽ، septic shock، septic emboli (ﺑﻪ ﻣﻐﺰ ﻣﯽرود) آﺑﺴﻪ در ﮐﻤﺮ و ﻓﻠﺞ ﭼﻬﺎر اﻧﺪام (ﺑﻪ دﻟﯿﻞ ﻓﺸﺎر وارد ﺷﺪه ﺑﻪ ﻋﺼﺐ ﻧﺎﺷﯽ از وﺟﻮد آﺑﺴﻪ در (paravertebral ﺷﻮد.
ﮐﺎﺗﺘﺮ دو ﺳﺮ در ﺑﯿﺮون دارد، ﮐﻪ از ﻃﺮﯾﻖ ﺳﺮ ﺷﺮﯾﺎﻧﯽ آن (ﻗﺮﻣﺰ رﻧﮓ) ﺧﻮن ﺑﯿﻤﺎر از ورﯾﺪش ﺧﺎرج و وارد دﺳﺘﮕﺎه ﻣﯽﺷﻮد و از ﺳﺮ ورﯾﺪي آن (آﺑﯽ رﻧﮓ) ﺧﻮن از دﺳﺘﮕﺎه وارد ورﯾﺪ ﺑﯿﻤﺎر ﻣﯽﺷﻮد. در ﻣﻮاﻗﻊ اﺿﻄﺮاري از اﯾﻦ روش اﺳﺘﻔﺎده ﻣﯽﺷﻮد. اﯾﻦ روش ﺑﺎ ﺗﻮﺟﻪ ﺑﻪ داﺷﺘﻦ ﺟﺴﻢ ﺧﺎرﺟﯽ و ﻫﻤﭽﻨﯿﻦ ﺑﺰرگ ﺑﻮدن آن ﺧﻄﺮ ﻋﻔﻮﻧﺖ دارد (ﺣﺘﯽ ﺑﯿﺸﺘﺮ از .(graft ﻣﻤﮑﻦ اﺳﺖ ﭘﺰﺷﮏ، ﭘﺮﺳﺘﺎر ﯾﺎ ﻫﻤﺮاه ﻣﺮﯾﺾ nasal carrierِ اﺳﺘﺎف ﺑﺎﺷﻨﺪ و آن را از ﻃﺮﯾﻖ ﮐﺎﺗﺘﺮ ﺑﻪ ﻣﺮﯾﺾ اﻧﺘﻘﺎل دﻫﻨﺪ. ﮔﺎﻫﯽ ﻣﻤﮑﻦ اﺳﺖ اﯾﻦ ﻋﻔﻮﻧﺖ ﺑﺎ آﻧﺘﯽﺑﯿﻮﺗﯿﮏ درﻣﺎن ﻧﺸﻮد و ﺑﯿﻤﺎر دﭼﺎر ﺳﭙﺘﯽﺳﻤﯽ، septic shock، septic emboli (ﺑﻪ ﻣﻐﺰ ﻣﯽرود) آﺑﺴﻪ در ﮐﻤﺮ و ﻓﻠﺞ ﭼﻬﺎر اﻧﺪام (ﺑﻪ دﻟﯿﻞ ﻓﺸﺎر وارد ﺷﺪه ﺑﻪ ﻋﺼﺐ ﻧﺎﺷﯽ از وﺟﻮد آﺑﺴﻪ در (paravertebral ﺷﻮد.
ﺳﺆال: ﭼﻪ ﻣﻌﯿﺎرﻫﺎﯾﯽ ﺑﺮاي ﯾﮏ دﯾﺎﻟﯿﺰ ﻣﺆﺛﺮ وﺟﻮد دارد؟
1. urea reduction rate (ﺳﺮﻋﺖ ﮐﺎﻫﺶ اوره): در ﯾﮏ دﯾﺎﻟﯿﺰ ﻣﺆﺛﺮ ﻣﻘﺪار آن %65-70 ﻣﯽﺑﺎﺷﺪ ﯾﻌﻨﯽ اﮔﺮ ﺑﯿﻤﺎر ﻣﺎ ﺑﺎ اوره 100 ﻣﺮاﺟﻌﻪ ﮐﺮد ﺑﻌﺪ از اﻧﺠﺎم دﯾﺎﻟﯿﺰ اوره او 30 ﺧﻮاﻫﺪ ﺑﻮد.
2. KT/V (ﮐﻔﺎﯾﺖ دﯾﺎﻟﯿﺰ): در اﯾﻦ ﻓﺮﻣﻮل K ﮐﻠﯿﺮﻧﺲ (واﺣﺪ: (ml/min، T زﻣﺎن (واﺣﺪ: (min و V ﺣﺠﻢ اﻧﺘﺸﺎر ﺧﻮن
(واﺣﺪ: (ml اﺳﺖ. ﭘﺲ ﺑﻨﺎﺑﺮاﯾﻦ اﯾﻦ ﺷﺎﺧﺺ ﺑﺪون واﺣﺪ ﺧﻮاﻫﺪ ﺑﻮد. در ﻧﻈﺮ داﺷﺘﻪ ﺑﺎﺷﯿﺪ ﮐﻪ ﻣﻘﺪار ﺣﺠﻢ اﻧﺘﺸﺎر ﺧﻮن ﺑﻪ ﺟﻨﺲ، ﻗﺪ و وزن ﺑﯿﻤﺎر ﺑﺴﺘﮕﯽ دارد.
ﻧﮑﺘﻪ:ﻗﻄﻌﺎً ﻫﺮ درﻣﺎﻧﯽ ﯾﮑﺴﺮي ﻋﻮارﺿﯽ ﻫﻢ ﺑﻪ دﻧﺒﺎل دارد و دﯾﺎﻟﯿﺰ از اﯾﻦ ﻣﺴﺘﺜﻨﺎ ﻧﯿﺴﺖ؛ ﻋﻮارض دﯾﺎﻟﯿﺰ ﺷﺎﻣﻞ:
:hypotension (1 ﯾﮑﯽ از ﻋﻮارض دﯾﺎﻟﯿﺰ اﻓﺖ ﻓﺸﺎر ﺧﻮن اﺳﺖ ﮐﻪ ﻣﯽﺗﻮاﻧﺪ دﻻﯾﻞ ﻣﺨﺘﻠﻔﯽ داﺷﺘﻪ ﺑﺎﺷﺪ از ﺟﻤﻠﻪ:
.I اﺿﺎﻓﻪ وزن ﺑﯿﻤﺎر در ﻫﻨﮕﺎم ﻣﺮاﺟﻌﻪ: ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي ﺑﻪ دﻟﯿﻞ داﺷﺘﻦ اﺧﺘﻼل ﮐﻠﯿﻮي و ﻣﺸﮑﻞ در دﻓﻊ ادرار و ﻫﻤﭽﻨﯿﻦ رﻋﺎﯾﺖ ﻧﮑﺮدن رژﯾﻢ ﻏﺬاﯾﯽ ﻣﻨﺎﺳﺐ (ﻏﺬاي ﭘﺮﻧﻤﮏ ﻣﯽﺧﻮرﻧﺪ) دﭼﺎر اﺿﺎﻓﻪ وزن ﻣﯽﺷﻮﻧﺪ. ﻣﺎ ﺑﺎ اﻧﺠﺎم دﯾﺎﻟﯿﺰ ﺑﺮاي آنﻫﺎ اﯾﻦ اﺿﺎﻓﻪ وزنﺷﺎن را ﺗﺎ ﺣﺪودي ﺑﻬﺒﻮد ﻣﯽﺑﺨﺸﯿﻢ اﻣﺎ ﺑﻪ دﻧﺒﺎل اﯾﻦ ﮐﺎﻫﺶ وزن ﺣﺎﺻﻞ از اﻧﺠﺎم دﯾﺎﻟﯿﺰ، ﻓﺸﺎر ﺧﻮن ﺑﯿﻤﺎر ﻫﻢ ﮐﺎﻫﺶ ﭘﯿﺪا ﻣﯽﮐﻨﺪ.
.II ﺑﯿﻤﺎري اورﻣﯽ: ﮔﺰﮔﺰ ﮐﺮدن و ﻣﻮرﻣﻮر ﺷﺪن دﺳﺖ از ﻋﻮارض ﺧﻔﯿﻒ اﯾﻦ ﺑﯿﻤﺎري ﻣﯽﺑﺎﺷﺪ. از ﻋﻮارض ﻣﻬﻢﺗﺮ اﯾﻦ ﺑﯿﻤﺎري ﻧﻮروﭘﺎﺗﯽ اﺗﻮﻧﻮم اﺳﺖ ﮐﻪ ﺑﻪ ﺧﺎﻃﺮ ﻫﻤﯿﻦ اﯾﻦ ﺑﯿﻤﺎران ﺗﻮاﻧﺎﯾﯽ vasoconstriction را ﻧﺪارﻧﺪ و دﭼﺎر اﻓﺖ ﻓﺸﺎر ﺧﻮن ﻣﯽﺷﻮﻧﺪ.
.III ﻣﺼﺮف داروﻫﺎي ﺿﺪ ﻓﺸﺎر ﺧﻮن: ﻣﻤﮑﻦ اﺳﺖ ﮐﻪ ﺑﯿﻤﺎر ﻗﺒﻞ از اﻧﺠﺎم دﯾﺎﻟﯿﺰ داروي ﺿﺪ ﻓﺸﺎر ﺧﻮن ﻣﺼﺮف ﮐﺮده ﺑﺎﺷﺪ و ﻓﺸﺎرش ﮐﺎﻫﺶ ﭘﯿﺪا ﮐﺮده ﺑﺎﺷﺪ.
.IV ﻣﺸﮑﻼت ﻗﻠﺒﯽ: ﺑﺮﺧﯽ از ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي ﻣﺸﮑﻼت ﻗﻠﺒﯽ ﻣﺎﻧﻨﺪ diastolic dysfunction دارﻧﺪ و ﻗﻠﺐ آنﻫﺎ ﭼﻮن ﻓﯿﺒﺮوز ﺷﺪه، ﺧﻮب ﻣﻨﻘﺒﺾ ﻧﻤﯽﺷﻮد و ﺑﯿﻤﺎر دﭼﺎر اﻓﺖ ﻓﺸﺎر ﺧﻮن ﻣﯽﺷﻮد.
.V ﻏﺬا ﺧﻮردن ﺑﻪ ﻫﻨﮕﺎم اﻧﺠﺎم دﯾﺎﻟﯿﺰ: ﻣﺘﺄﺳﻔﺎﻧﻪ ﺑﺮﺧﯽ ﺑﯿﻤﺎران در ﻫﻨﮕﺎم اﻧﺠﺎم دﯾﺎﻟﯿﺰ ﻏﺬا ﻣﯽﺧﻮرﻧﺪ (ﺧﺐ ﺑﺮادر ﻣﻦ ﯾﮑﻢ ﻃﺎﻗﺖ ﺑﯿﺎر ﺑﻌﺪاً ﻣﯿﺨﻮري ﺣﺎﻻ) و اﯾﻦ ﮐﺎر ﺑﺎﻋﺚ ﻣﯽﺷﻮد ﺧﻮن ﺑﺪن ﺑﻪ ﺳﻤﺖ دﺳﺘﮕﺎه ﮔﻮارش ﺑﺮود و ﺑﯿﻤﺎر دﭼﺎر اﻓﺖ ﻓﺸﺎر ﺧﻮن ﺷﻮد.ﺗﻮﺟﻪ: ﯾﮑﺴﺮي از ﻣﻮارد ﺑﺎﻻ از ﻋﻮارض hypotensionِﺧﻮد دﯾﺎﻟﯿﺰ ﻧﯿﺴﺖ و ﺑﯿﻤﺎر از ﻗﺒﻞ دﭼﺎر آنﻫﺎ ﺷﺪه اﺳﺖ اﻣﺎ اﺳﺘﺎد در ﻫﻤﯿﻨﺠﺎ ذﮐﺮ ﮐﺮدﻧﺪ.
(2 ﻣﺸﮑﻼت :cardiovascular ﺑﻪ دﻧﺒﺎل اﻓﺖ ﻓﺸﺎر ﺧﻮن، perfusionِ ﻗﻠﺐ ﮐﺎﻫﺶ ﭘﯿﺪا ﻣﯽﮐﻨﺪ و ﺑﺎﻋﺚ اﯾﺴﮑﻤﯿﮏ ﺷﺪن ﻗﻠﺐ و MI و ﺣﺘﯽ ﻣﺮگ ﺑﯿﻤﺎر ﻣﯽﺷﻮد.
cramp (3 ﻫﺎي ﻋﻀﻼﻧﯽ: ﺑﺎ اﻓﺖ ﻓﺸﺎر ﺧﻮن، ﺧﻮنرﺳﺎﻧﯽ ﺑﻪ ﻋﻀﻼت ﮐﻢ ﻣﯽﺷﻮد و ﺑﯿﻤﺎر دﯾﺎﻟﯿﺰي ﻣﺎ دﭼﺎر دردﻫﺎي ﻋﻀﻼﻧﯽ ﻣﯽﺷﻮد (آنﻫﺎ ﺑﻪ دﻟﯿﻞ دردي ﮐﻪ دارﻧﺪ، ﺧﻮدﺷﺎن دور دﯾﺎﻟﯿﺰ را ﭘﺎﯾﯿﻦ ﻣﯽآورﻧﺪ و ﻣﺜﻼً ﺑﻪ ﺟﺎي 4 ﺳﺎﻋﺖ دﯾﺎﻟﯿﺰ، 2 ﺳﺎﻋﺖ دﯾﺎﻟﯿﺰ ﻣﯽﺷﻮﻧﺪ ﮐﻪ اﯾﻦ ﺑﺎﻋﺚ ﻣﯽﺷﻮد دﯾﺎﻟﯿﺰ آنﻫﺎ ﻣﺆﺛﺮ ﻧﺒﺎﺷﺪ).
(4 واﮐﻨﺶ آﻧﺎﻓﯿﻼﮐﺴﯽ: در ﻋﯿﻦ ﺣﺎل ﮐﻪ اﯾﻨﻘﺪر ﺗﻼش ﻣﯽﺷﻮد ﺟﻨﺲ ﺻﺎﻓﯽِ دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ ﺧﻮب ﺑﺎﺷﺪ اﻣﺎ ﻣﺘﺄﺳﻔﺎﻧﻪ ﺑﺎز ﻫﻢ ﮔﺎﻫﯽ اﯾﻦ ﺻﺎﻓﯽ واﮐﻨﺶ آﻧﺎﻓﯿﻼﮐﺴﯽ را در ﺑﯿﻤﺎران اﯾﺠﺎد ﻣﯽﮐﻨﺪ.
(5 اﻣﺒﻮﻟﯽ ﻫﻮا: ﮔﺎﻫﯽ اوﻗﺎت ﻣﻤﮑﻦ اﺳﺖ air detectorِ دﺳﺘﮕﺎه ﺧﻮب ﻋﻤﻞ ﻧﮑﻨﺪ و ﻫﻮا وارد ﺟﺮﯾﺎن ﺧﻮن ﺑﯿﻤﺎر ﺷﻮد و اﻣﺒﻮﻟﯽ ﻫﻮاي اﯾﺠﺎد ﺷﺪه ﺑﻪ ﺳﻤﺖ ﻣﻐﺰ و ﻗﻠﺐ ﺑﺮود و در آﻧﺠﺎ ﻣﺸﮑﻼﺗﯽ اﯾﺠﺎد ﮐﻨﺪ (اﯾﻦ ﻋﺎرﺿﻪ ﻧﺎدر اﺳﺖ).ﻣﺎ ﺗﺎ اﻻن ﻫﺮﭼﻪ ﺑﺤﺚ ﮐﺮدﯾﻢ ﺑﻪ دﯾﺎﻟﯿﺰ ﺧﻮﻧﯽ (hemodialysis) ﻣﺮﺑﻮط ﻣﯽﺷﺪ اﮐﻨﻮن ﻣﯽﺧﻮاﻫﯿﻢ دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ (peritoneal dialysis) را ﺑﺤﺚ ﮐﻨﯿﻢ.
دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ (peritoneal dialysis)
در اﯾﻦ ﻧﻮع از دﯾﺎﻟﯿﺰ دﯾﮕﺮ ﻧﯿﺎزي ﺑﻪ دﺳﺘﮕﺎه دﯾﺎﻟﯿﺰ و آب و ﻓﯿﺴﺘﻮل و اﯾﻦ ﻗﺒﯿﻞ وﺳﺎﯾﻞ دﺳﺖ و ﭘﺎ ﮔﯿﺮ ﮐﻪ در ﻫﻤﻮدﯾﺎﻟﯿﺰ ﺑﻪ ﮐﺎر ﻣﯽرﻓﺖ ﻧﯿﺴﺖ. ﭼﯿﺰي ﮐﻪ ﻣﺎ ﻧﯿﺎز دارﯾﻢ ﺗﻨﻬﺎ ﯾﮏ ﮐﺎﺗﺘﺮ (ﮐﻪ ﯾﮏ ﺳﺮ آن در داﺧﻞ ﺻﻔﺎق اﺳﺖ و ﯾﮏ ﺳﺮ در ﺑﯿﺮون از ﺑﺪن) و ﯾﮏ ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ اﺳﺖ. ﺑﻨﺎﺑﺮاﯾﻦ ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي ﺧﯿﻠﯽ راﺣﺖ ﻣﯽﺗﻮاﻧﻨﺪ دﯾﺎﻟﯿﺰﺷﺎن را در ﺧﺎﻧﻪي ﺧﻮد اﻧﺠﺎم دﻫﻨﺪ. ﻫﺰﯾﻨﻪي اﯾﻦ ﻧﻮع از دﯾﺎﻟﯿﺰ ﮐﺎﻣﻼً ﺑﺎ دوﻟﺖ اﺳﺖ و ﻓﺮد ﻣﺘﺨﺼﺺ ﺑﻪ ﻃﻮر راﯾﮕﺎن ﺑﺮاي ﺑﯿﻤﺎر ﮐﺎﺗﺘﺮ را در ﺟﺎي ﻣﻨﺎﺳﺐ ﻗﺮار ﻣﯽدﻫﺪ و ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ را ﻫﻢ ﺑﺮاي او ﻣﯽآورد. ﭼﯿﺰي ﮐﻪ ﺧﯿﻠﯽ ﻣﻬﻢ اﺳﺖ در اﯾﻦ ﻧﻮع از دﯾﺎﻟﯿﺰ ﺑﻬﺪاﺷﺖ اﺳﺖ. ﺑﺎﯾﺪ آﻣﻮزشﻫﺎي ﻻزم ﺑﻪ ﺑﯿﻤﺎر داده ﺷﻮد. ﺑﯿﻤﺎران دﯾﺎﻟﯿﺰي ﺑﺎﯾﺪ دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ ﺧﻮد را در ﯾﮏ اﺗﺎق ﺟﺪاﮔﺎﻧﻪ ﺑﺎ ﭘﻨﺠﺮهاي ﺑﺴﺘﻪ و ﺑﺪون ﺣﻀﻮر اﻓﺮاد دﯾﮕﺮ اﻧﺠﺎم دﻫﻨﺪ.
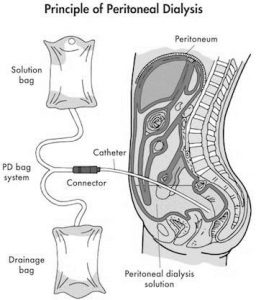
ﻣﺘﺪاولﺗﺮﯾﻦ ﻧﻮع دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ، continuous ambulatory peritoneal dialysis ﯾﺎ ﻫﻤﺎن CAPD ﻣﯽﺑﺎﺷﺪ ﮐﻪ ﺑﯿﻤﺎر ﺑﻪ ﻃﻮر ﺳﺮﭘﺎﯾﯽ ﺧﻮد را ﺧﯿﻠﯽ راﺣﺖ دﯾﺎﻟﯿﺰ ﻣﯽﮐﻨﺪ. در اﯾﻦ روش ﺑﯿﻤﺎرﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ (ﻣﻌﻤﻮﻻً 2 lit اﺳﺖ و ﺷﺎﻣﻞ اﺳﯿﺪ، ﻗﻨﺪ، ﮐﻠﺴﯿﻢ، ﻣﻨﯿﺰﯾﻢ و … اﻣﺎ ﻓﺎﻗﺪ ﭘﺘﺎﺳﯿﻢ) را ﺑﻪ ﮐﺎﺗﺘﺮ ﺧﻮد وﺻﻞ ﻣﯽﮐﻨﺪ. ﻣﺎﯾﻊ dialysate از solution bag وارد ﻓﻀﺎي ﺷﮑﻢ ﺑﯿﻤﺎر ﻣﯽﺷﻮد و ﺑﺎ ﮐﻤﮏ ﺻﻔﺎق (در ﻧﻘﺶ ﺻﺎﻓﯽ) ﺑﯿﻤﺎر از ﻣﻮاد زاﺋﺪ ﺗﻤﯿﺰ ﻣﯽﺷﻮد و در ﻧﻬﺎﯾﺖ اﯾﻦ ﻣﺎﯾﻊ دﻓﻌﯽ از ﻃﺮﯾﻖ ﮐﺎﺗﺘﺮ دﻓﻊ و وارد drainage bag ﻣﯽﺷﻮد. اﯾﻦ ﻓﺮاﯾﻨﺪ ﻫﺮﺑﺎر ﭼﯿﺰي ﺣﺪود 30-40 دﻗﯿﻘﻪ ﻃﻮل ﻣﯽﮐﺸﺪ. دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ ﺑﺎﯾﺪ 3-5 ﺑﺎر در ﻫﺮ ﺷﺒﺎﻧﻪروز اﻧﺠﺎم ﺷﻮد. ﭘﺲ در ﮐﻞ 6-8 ﺳﺎﻋﺖ ﻃﻮل ﻣﯽﮐﺸﺪ.
ﻣﺰاﯾﺎي دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ ﻧﺴﺒﺖ ﺑﻪ ﻫﻤﻮدﯾﺎﻟﯿﺰ؛ -1 اﯾﻨﮑﻪ دﯾﮕﺮ ﺧﻮنرﯾﺰي ﻧﺪارﯾﻢ -2 ﺻﺎﻓﯽ ﻣﺎ ﺧﻮد ﺻﻔﺎق اﺳﺖ ﺑﻨﺎﺑﺮاﯾﻦ دﯾﮕﺮ واﮐﻨﺶﻫﺎي آﻧﺎﻓﯿﻼﮐﺴﯽ و ﻣﺸﮑﻼﺗﯽ از اﯾﻦ ﻗﺒﯿﻞ ﻧﺨﻮاﻫﯿﻢ داﺷﺖ.
در دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ ﺑﺎ ﮐﻤﮏ ﭘﺪﯾﺪه اﻧﺘﺸﺎر (ﻫﻤﺎﻧﻨﺪ ﻫﻤﻮدﯾﺎﻟﯿﺰ) ﻣﻮادي ﻣﺎﻧﻨﺪ اوره از ﻣﺎﯾﻊ داﺧﻞ ﺷﮑﻢ ﺑﯿﻤﺎر وارد dialysate ﻣﯽﺷﻮد و ﻣﻮادي ﻣﺎﻧﻨﺪ ﺑﯽﮐﺮﺑﻨﺎت از dialysate وارد ﻣﺎﯾﻊ داﺧﻞ ﺷﮑﻢ ﻣﯽﺷﻮد. ﭘﺮدهي ﺻﻔﺎق (ﺑﺎز ﻫﻢ ﻣﯽﮔﻢ در ﻧﻘﺶ ﺻﺎﻓﯿﻪ) ﺑﺮاي ﻋﺒﻮر ﻣﻮاد داراي ﺳﻮراخﻫﺎﯾﯽ اﺳﺖ ﮐﻪ ﻣﯽﺗﻮاﻧﻨﺪ رﯾﺰ، ﻣﺘﻮﺳﻂ و ﯾﺎ درﺷﺖ ﺑﺎﺷﻨﺪ. ﺳﻮراخﻫﺎي رﯾﺰ ﺑﺮاي ﻋﺒﻮر آب اﺳﺖ اﻣﺎ از ﺳﻮراخﻫﺎي درﺷﺖ ﻣﻮﻟﮑﻮلﻫﺎﯾﯽ ﻣﺎﻧﻨﺪ ß2ﻣﯿﮑﺮوﮔﻠﻮﺑﻮﻟﯿﻦ ﻋﺒﻮر ﻣﯽﮐﻨﺪ. ﺑﻨﺎﺑﺮاﯾﻦ ﺑﺮﺧﻼف ﻫﻤﻮدﯾﺎﻟﯿﺰ ﮐﻪ در آن ß2ﻣﯿﮑﺮوﮔﻠﻮﺑﻮﻟﯿﻦ ﺑﻪ دﻟﯿﻞ اﻧﺪازهي ﺑﺰرﮔﺶ ﻧﻤﯽﺗﻮاﻧﺴﺖ دﻓﻊ ﺷﻮد، در دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ اﯾﻦ ﻣﻮﻟﮑﻮل ﺑﻪ ﻣﻘﺪار ﮐﻤﯽ دﻓﻊ ﻣﯽﺷﻮد.
ﺳﺆال: ﭼﮕﻮﻧﻪ در دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ آب اﺿﺎﻓﯽ ﺑﯿﻤﺎر ﮔﺮﻓﺘﻪ ﻣﯽﺷﻮد؟
ﻫﻤﺎﻧﻨﺪ ﻫﻤﻮدﯾﺎﻟﯿﺰ در دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ ﻫﻢ ﻣﺎ ultrafiltration دارﯾﻢ. ﺑﺮاي اﯾﻦ ﻣﻨﻈﻮر در دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ ﺑﻪ ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ (dialysate) ﻗﻨﺪ اﺿﺎﻓﻪ ﻣﯽﮐﻨﯿﻢ و ﺑﺮاﺳﺎس ﻣﻘﺪار ﻏﻠﻈﺘﯽ ﮐﻪ در ﻣﺤﻠﻮل ﺑﺪﯾﻦ ﻃﺮﯾﻖ اﯾﺠﺎد ﮐﺮدهاﯾﻢ آب اﺿﺎﻓﯽ از داﺧﻞ ﺷﮑﻢ ﺑﯿﻤﺎر ﺧﺎرج و وارد ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ ﻣﯽﺷﻮد. ﻣﺜﻼً اﮔﺮ ﺑﯿﻤﺎر ﺑﺎ 2 lit ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ، ﻓﺮاﯾﻨﺪ دﯾﺎﻟﯿﺰ را ﺷﺮوع ﮐﻨﺪ در اﻧﺘﻬﺎي دﯾﺎﻟﯿﺰ ﻣﻤﮑﻦ اﺳﺖ 2,2 lit ﻣﺎﯾﻊ در ﮐﯿﺴﻪ دﻓﻊ ﺷﻮد ﯾﻌﻨﯽ 200 cc آب ﺑﺪون اﯾﺠﺎد ﻫﯿﭽﮕﻮﻧﻪ ﻣﺸﮑﻠﯽ ﺑﺮاي ﺑﯿﻤﺎر دﻓﻊ ﺷﺪه.
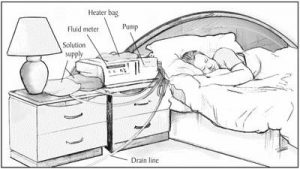
:continuous cycling peritoneal dialysis ﻧﻮﻋﯽ دﯾﮕﺮ از دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ اﺳﺖ ﮐﻪ در آن ﺑﯿﻤﺎر در ﻫﻨﮕﺎم ﺧﻮاب 3-5 ﺑﺎر دﯾﺎﻟﯿﺰ ﻣﯽﺷﻮد. دﺳﺘﮕﺎه ﺑﻪ ﮐﺎر رﻓﺘﻪ در اﯾﻦ روش را cycler ﻧﺎﻣﻨﺪ.
ﺧﺐ، ﻋﻮارض ﻫﻤﻮدﯾﺎﻟﯿﺰ رو ﮐﻪ ﺑﺤﺚ ﮐﺮده ﺑﻮدﯾﻢ اﮐﻨﻮن ﻧﻮﺑﺖ ﻣﯽرﺳﺪ ﺑﻪ ﻋﻮارض دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ:
(1 ﭘﺮﯾﺘﻮﻧﯿﺖ (ﻣﻬﻢﺗﺮﯾﻦ ﻋﺎرﺿﻪ): ﻣﺘﺄﺳﻔﺎﻧﻪ ﺑﯿﻤﺎران ﻣﺴﺎﺋﻞ ﺑﻬﺪاﺷﺘﯽ را رﻋﺎﯾﺖ ﻧﻤﯽﮐﻨﻨﺪ (ﻧﺸﺴﺘﻦ دﺳﺖ، ﺑﺎز ﮔﺬاﺷﺘﻦ ﭘﻨﺠﺮه، ﻧﺰدن ﻣﺎﺳﮏ (ﺑﻪ ﺧﺎﻃﺮ اﺳﺘﺎف اورﺋﻮس ﺑﯿﻨﯽ)) و دﭼﺎر ﭘﺮﯾﺘﻮﻧﯿﺖ ﻣﯽﺷﻮﻧﺪ. از ﻋﻼﺋﻢ اﯾﻦ ﻋﺎرﺿﻪ درد ﺷﮑﻢ و ﮐﺪر ﺷﺪن ﻣﺎﯾﻊ دﻓﻌﯽ ﺑﯿﻤﺎر اﺳﺖ (ﻣﻌﻤﻮﻻً اﯾﻦ ﻣﺎﯾﻊ زرد رﻧﮓ ﻣﯽﺑﺎﺷﺪ). وﻗﺘﯽ ﻣﺎ اﯾﻦ ﻋﻼﺋﻢ را در ﺑﯿﻤﺎر دﯾﺪﯾﻢ، ﯾﮏ آﻧﺘﯽﺑﯿﻮﺗﯿﮏ ﮔﺮم ﻣﺜﺒﺖ و ﯾﮏ آﻧﺘﯽﺑﯿﻮﺗﯿﮏ ﮔﺮم ﻣﻨﻔﯽ ﺑﺮاي او ﺗﺠﻮﯾﺰ ﻣﯽﮐﻨﯿﻢ ﺗﺎ ﺑﻪ ﻫﻨﮕﺎم اﻧﺠﺎم دﯾﺎﻟﯿﺰ آﻧﺘﯽﺑﯿﻮﺗﯿﮏﻫﺎ را ﺑﻪ داﺧﻞ ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ ﺧﻮد ﺗﺰرﯾﻖ ﮐﻨﺪ.
(2 ﭼﺎﻗﯽ و ﻫﺎﯾﭙﺮﻟﯿﭙﯿﺪﻣﯽ: از آﻧﺠﺎﯾﯽ ﮐﻪ در ﻫﺮ ﺑﺎر اﻧﺠﺎم دﯾﺎﻟﯿﺰ در ﻣﺤﻠﻮل دﯾﺎﻟﯿﺰ ﻗﻨﺪ وﺟﻮد دارد ﻣﻤﮑﻦ اﺳﺖ ﮐﻪ ﻓﺮد دﭼﺎر ﭼﺎﻗﯽ و ﻫﺎﯾﭙﺮﻟﯿﭙﯿﺪﻣﯽ ﺑﺸﻮد ﺑﻨﺎﺑﺮاﯾﻦ ﺑﺮاي ﺟﻠﻮﮔﯿﺮي از اﯾﻦ ﺣﺎﻟﺖ ﺑﻪ ﺑﯿﻤﺎر ﺗﻮﺻﯿﻪ ﻣﯽﺷﻮد ﻣﻘﺪار ﮐﺮﺑﻮﻫﯿﺪرات ﻣﺼﺮﻓﯽ ﺧﻮد را ﮐﻨﺘﺮل ﮐﻨﺪ.
(3 دﻓﻊ زﯾﺎد آﻟﺒﻮﻣﯿﻦ از ﻃﺮﯾﻖ دﯾﺎﻟﯿﺰ: در اﻧﺠﺎم دﯾﺎﻟﯿﺰ ﻣﻘﺪار زﯾﺎدي ﭘﺮوﺗﺌﯿﻦ دﻓﻊ ﻣﯽﺷﻮد و ﺑﻪ ﺑﯿﻤﺎر ﺗﻮﺻﯿﻪ ﻣﯽﺷﻮد ﺗﺎ ﺑﺮاي ﺟﻠﻮﮔﯿﺮي از ﻫﯿﭙﻮآﻟﺒﻮﻣﯿﻨﻮري رژﯾﻢ ﻏﺬاﯾﯽ ﭘﺮ ﭘﺮوﺗﺌﯿﻨﯽ داﺷﺘﻪ ﺑﺎﺷﺪ.
(4 دﻓﻊ ﭘﺘﺎﺳﯿﻢ: دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ دﻓﻊ ﭘﺘﺎﺳﯿﻢ را ﻣﻨﺠﺮ ﻣﯽﺷﻮد و ﭘﺘﺎﺳﯿﻢ اﯾﻦ اﻓﺮاد ﭼﯿﺰي در ﺣﺪود 4 اﺳﺖ ﮐﻪ اﯾﻦ ﺧﯿﻠﯽ ﺧﻮﺑﻪ.
ﻧﮑﺘﻪ: ﯾﮏ hypothesis وﺟﻮد دارد ﻣﺒﻨﯽ ﺑﺮ اﯾﻨﮑﻪ دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ، ﻫﻤﻮدﯾﺎﻟﯿﺰ و ﭘﯿﻮﻧﺪ ﮐﻠﯿﻪ ﺑﻪ ﺻﻮرت ﯾﮏ ﺳﯿﮑﻞ ﺑﺎﯾﺪ ﺑﺎﺷﻨﺪ، ﯾﻌﻨﯽ ﭼﯽ؟ ﯾﻌﻨﯽ آن ﮐﻪ ﻣﺎ در اﺑﺘﺪا ﺑﺮاي ﺑﯿﻤﺎر دﯾﺎﻟﯿﺰ ﺻﻔﺎﻗﯽ را اﻧﺠﺎم ﻣﯽدﻫﯿﻢ، ﺑﻌﺪ از ﻣﺪﺗﯽ ﮐﻪ ﭘﺮدهي ﺻﻔﺎق ﮐﺎراﯾﯽ ﻻزم را ﻧﺪاﺷﺖ، ﺑﯿﻤﺎر را ﻫﻤﻮدﯾﺎﻟﯿﺰ ﻣﯽﮐﻨﯿﻢ و آﺧﺮ از ﻫﻤﻪ ﮔﺰﯾﻨﻪ ﭘﯿﻮﻧﺪ را ﺑﺮاﯾﺶ اﻧﺠﺎم ﺧﻮاﻫﯿﻢ داد.
ﭘﯿﻮﻧﺪ
ﺑﺮاي اﻧﺠﺎم ﭘﯿﻮﻧﺪ ﺑﯿﻤﺎر، ﻧﯿﺎز ﺑﻪ ﺗﺄﯾﯿﺪ از ﺳﻮي ﻣﺘﺨﺼﺺﻫﺎي زﯾﺮ اﺳﺖ:
(a ﻗﻠﺐ: ﺑﯿﻤﺎر ﻣﺸﮑﻞ ﻗﻠﺒﯽ ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ.
(b رﯾﻪ: ﻣﺸﮑﻞ ﺗﻨﻔﺴﯽ ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ.
(c دﻧﺪان: ﭘﻮﺳﯿﺪﮔﯽ و ﻋﻔﻮﻧﺖ دﻧﺪان ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ ﭼﺮاﮐﻪ ﺑﻌﺪ از اﻧﺠﺎم ﭘﯿﻮﻧﺪ ﺑﻪ ﺑﯿﻤﺎر داروﻫﺎي اﯾﻤﻮﻧﻮﺳﺎﭘﺮﺳﯿﻮ ﻣﯽدﻫﯿﻢ.
(d اﻋﺼﺎب: ﻣﺸﮑﻼت اﻋﺼﺎب ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ؛ ﻣﺜﻼً ﮔﺎﻫﯽ ﻣﯽﺑﯿﻨﯿﻢ ﮐﻪ ﺑﯿﻤﺎري ﮐﻪ ﭘﯿﻮﻧﺪ ﮔﺮﻓﺘﻪ داروﻫﺎﯾﺶ را از ﻋﻤﺪ ﻣﺼﺮف ﻧﻤﯽﮐﻨﺪ و در اﯾﻦ ﺷﺮاﯾﻂ ﭘﯿﻮﻧﺪ ﭘﺲ زده ﻣﯽﺷﻮد و ﻫﻤﻪ زﺣﻤﺎت ﻣﺎ ﺑﻪ ﺑﺎد ﻣﯽرود.
(e ﮔﻮارش: ﻧﺒﺎﯾﺪ ﺑﯿﻤﺎر زﺧﻢ ﮔﻮارﺷﯽ داﺷﺘﻪ ﺑﺎﺷﺪ ﭼﺮاﮐﻪ ﺑﺎ درﯾﺎﻓﺖ داروﻫﺎي اﯾﻤﻮﻧﻮﺳﺎﭘﺮﺳﯿﻮ ﺑﻌﺪ از ﻋﻤﻞ ﭘﯿﻮﻧﺪ، ﻣﻤﮑﻦ اﺳﺖ ﺑﯿﻤﺎر ﺑﻪ دﻟﯿﻞ وﺟﻮد اﯾﻦ زﺧﻢﻫﺎ ﺧﻮنرﯾﺰي ﮐﻨﺪ.
(f ﭘﻮﺳﺖ: ﺳﺮﻃﺎن ﭘﻮﺳﺖ ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ.
اﻧﻮاع ﭘﯿﻮﻧﺪ:
1. ﻋﻀﻮ ﭘﯿﻮﻧﺪي از ﻓﺮد زﻧﺪه درﯾﺎﻓﺖ ﻣﯽﺷﻮد .(living donor)
2. ﻋﻀﻮ ﭘﯿﻮﻧﺪي از ﻓﺮد ﻣﺮگ ﻣﻐﺰي درﯾﺎﻓﺖ ﻣﯽﺷﻮد. در ﻫﺮ دو ﻧﻮع ﭘﯿﻮﻧﺪ survival ﺑﺮاﺑﺮ اﺳﺖ و ﺗﻔﺎوت ﭼﺸﻢﮔﯿﺮي ﺑﺎ ﻫﻢ ﻧﺪارﻧﺪ.
living donor ﻫﺎ دو دﺳﺘﻪاﻧﺪ:
1. :related داراي ﻧﺴﺒﺖ ﺧﺎﻧﻮادﮔﯽ
2. :un-related ﺑﺪون ﻧﺴﺒﺖ ﺧﺎﻧﻮادﮔﯽ
ﺷﺮاﯾﻂ اﻧﺠﺎم ﭘﯿﻮﻧﺪ :(check-up before transplantation)
1. ﻓﺮد دﻫﻨﺪه (donor) ﺑﯿﻤﺎري ارﺛﯽ (دﯾﺎﺑﺖ، ﻓﺸﺎر ﺧﻮن و …) ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ.
2. ﻓﺮد ﮔﯿﺮﻧﺪه ﺑﯿﻤﺎري ﮐﻠﯿﻮي ﻧﺪاﺷﺘﻪ ﺑﺎﺷﺪ.
3. HLA ﮔﯿﺮﻧﺪه و دﻫﻨﺪه ﺗﺎ ﺟﺎي ﻣﻤﮑﻦ ﺷﺒﯿﻪ ﻫﻢ ﺑﺎﺷﻨﺪ.
4. ﮔﺮوه ﺧﻮﻧﯽ ﮔﯿﺮﻧﺪه و دﻫﻨﺪه ﺑﺎ ﻫﻢ ﻫﻤﺎﻫﻨﮓ ﺑﺎﺷﺪ.
5. :lymphocytotoxicity test در اﯾﻦ ﺗﺴﺖ ﺳﺮم ﻓﺮد ﮔﯿﺮﻧﺪه را روي ﻟﻨﻔﻮﺳﯿﺖﻫﺎي ﻓﺮد دﻫﻨﺪه ﻣﯽرﯾﺰﯾﻢ و اﮔﺮ ﺑﺪن ﻓﺮد ﮔﯿﺮﻧﺪه آﻧﺘﯽﺑﺎدياي ﻋﻠﯿﻪ ﻟﻨﻔﻮﺳﯿﺖﻫﺎي ﻓﺮد دﻫﻨﺪه داﺷﺘﻪ ﺑﺎﺷﺪ واﮐﻨﺶ Ag-Ab ﺻﻮرت ﻣﯽﮔﯿﺮد و ﺗﺴﺖ ﻣﺜﺒﺖ ﻣﯽﺷﻮد، در ﺻﻮرت ﻣﺜﺒﺖ ﺷﺪن ﺗﺴﺖ ﺣﻖ اﻧﺠﺎم اﯾﻦ ﭘﯿﻮﻧﺪ را ﻧﺪارﯾﻢ.
ﻋﻤﻞ ﭘﯿﻮﻧﺪ ﮐﻠﯿﻪ:
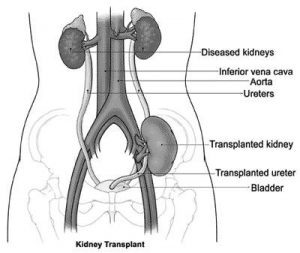
در ﻋﻤﻞ ﭘﯿﻮﻧﺪ ﮐﻠﯿﻪ، ﮐﻠﯿﻪ در ﺣﻔﺮه ﻟﮕﻨﯽ (ﺑﺨﺶ (iliac fossa ﻓﺮد ﮔﯿﺮﻧﺪه ﻗﺮار داده ﻣﯽﺷﻮد. ﺣﺎﻟﺒﯽ ﻫﻢ ﺑﺮاي اﯾﻦ ﮐﻠﯿﻪ ﭘﯿﻮﻧﺪ زده ﻣﯽﺷﻮد (ﻣﻄﺎﺑﻖ ﺷﮑﻞ). ﭼﻨﺪ ﺳﺎﻋﺖ ﺑﻌﺪ از ﻋﻤﻞ ﭘﯿﻮﻧﺪ، ﮐﻠﯿﻪ ﭘﯿﻮﻧﺪي ﮐﺎر ﺧﻮد را ﺷﺮوع ﻣﯽﮐﻨﺪ و ﺑﯿﻤﺎر ﺗﻮﻟﯿﺪ ادرار دارد. ﻫﻤﭽﻨﯿﻦﺑﻌﺪ از ﻋﻤﻞ ﭘﺮﺳﺘﺎر ﺑﺎﯾﺪ داﺋﻤﺎً ﺑﯿﻤﺎر را از ﻟﺤﺎظ آب و اﻟﮑﺘﺮوﻟﯿﺖ، ﻓﺸﺎر ﺧﻮن و CVP، اﺳﯿﺪ و ﺑﺎز ﭼﮏ ﮐﻨﺪ و ﺑﻪ او ﻣﺎﯾﻌﺎت دﻫﺪ ﮐﻪ در ﻏﯿﺮ اﯾﻦ ﺻﻮرت، ﮐﻠﯿﻪي ﺳﺎﻟﻤﯽ ﮐﻪ ﺗﺎزه ﭘﯿﻮﻧﺪ زده ﺷﺪه دﭼﺎر ATN ﯾﺎ ﻫﻤﺎن acute tubular necrosis ﻣﯽﺷﻮد.
 ﺷﺐ ﻗﺒﻞ از ﻋﻤﻞ ﺑﯿﻤﺎر ﺣﺘﻤﺎً ﺑﺎﯾﺪ ﮐﻮرﺗﻮن ﺑﺎ دوز ﺑﺎﻻ درﯾﺎﻓﺖ ﮐﺮده ﺑﺎﺷﺪ و ﻫﻤﭽﻨﯿﻦ ﺑﻌﺪ از ﻋﻤﻞ ﻫﻢ ﮐﻮرﺗﻮن ﺧﻮراﮐﯽ ﺑﺎ دوز ﺑﺎﻻ ﺑﺎﯾﺪ درﯾﺎﻓﺖ ﮐﻨﺪ. در ﮐﻨﺎر ﮐﻮرﺗﻮن ﺑﻪ ﺑﯿﻤﺎر داروﻫﺎي ﻣﻬﺎرﮐﻨﻨﺪه calcineurin ﻣﺎﻧﻨﺪ cyclosporine و tacrolimus
ﺷﺐ ﻗﺒﻞ از ﻋﻤﻞ ﺑﯿﻤﺎر ﺣﺘﻤﺎً ﺑﺎﯾﺪ ﮐﻮرﺗﻮن ﺑﺎ دوز ﺑﺎﻻ درﯾﺎﻓﺖ ﮐﺮده ﺑﺎﺷﺪ و ﻫﻤﭽﻨﯿﻦ ﺑﻌﺪ از ﻋﻤﻞ ﻫﻢ ﮐﻮرﺗﻮن ﺧﻮراﮐﯽ ﺑﺎ دوز ﺑﺎﻻ ﺑﺎﯾﺪ درﯾﺎﻓﺖ ﮐﻨﺪ. در ﮐﻨﺎر ﮐﻮرﺗﻮن ﺑﻪ ﺑﯿﻤﺎر داروﻫﺎي ﻣﻬﺎرﮐﻨﻨﺪه calcineurin ﻣﺎﻧﻨﺪ cyclosporine و tacrolimus
و ﻫﻤﭽﻨﯿﻦ ﻣﻬﺎرﮐﻨﻨﺪه ﺗﮑﺜﯿﺮ ﺳﻠﻮﻟﯽ ﻣﺎﻧﻨﺪ mycophenolate mofetil و azathioprine و sirolimus ﺑﺎﯾﺪ داده ﺷﻮد. ﺑﯿﻤﺎري ﮐﻪ ﭘﯿﻮﻧﺪ درﯾﺎﻓﺖ ﮐﺮده اﺳﺖ ﻫﺮﮔﺰ ﻧﺒﺎﯾﺪ ﻣﺼﺮف اﯾﻦ داروﻫﺎ را ﻗﻄﻊ ﮐﻨﺪ ﭼﻮن اﮔﺮ ﻗﻄﻊ ﮐﻨﺪ ﭘﯿﻮﻧﺪ ﭘﺲ زده ﻣﯽﺷﻮد. دوز ﻣﺼﺮﻓﯽ داروﻫﺎ ﺑﻪ ﻣﺮور زﻣﺎن ﮐﺎﻫﺶ داده ﻣﯽﺷﻮد.
ﻋﻮارض اﯾﻦ داروﻫﺎ ﭼﯿﺴﺖ؟
ﮐﻮرﺗﻮن: ﻣﻬﺎر ﺷﺪن اﯾﻨﺘﺮﻟﻮﮐﯿﻦﻫﺎ TNF)، اﯾﻨﺘﺮﻓﺮون)، دﯾﺎﺑﺖ، اﻓﺰاﯾﺶ ﻓﺸﺎر ﺧﻮن، ﻫﺎﯾﭙﺮﻟﯿﭙﯿﺪﻣﯽ و ﭼﺎﻗﯽ، ﮐﺎﺗﺎراﮐﺖ (دراز ﻣﺪت)، moon face و ﻧﺎزك ﺷﺪن ﭘﻮﺳﺖ.
ﻣﻬﺎرﮐﻨﻨﺪهﻫﺎي :calcineurin ﻣﻬﺎر ﺷﺪن اﯾﻨﺘﺮﻟﻮﮐﯿﻦ 2، اﻓﺰاﯾﺶ ﻓﺸﺎر ﺧﻮن، ﻫﺎﯾﭙﺮﻟﯿﭙﯿﺪﻣﯽ و ﭼﺎﻗﯽ، ﻫﺎﯾﭙﺮﮐﺎﻟﻤﯽ و اﺛﺮ ﻧﻔﺮوﺗﻮﮐﺴﯿﮏ (اﯾﺠﺎد .(ARF
:azathioprine از آﻧﺠﺎﯾﯽ ﮐﻪ اﯾﻦ دارو اﯾﻤﻮﻧﻮﺳﺎﭘﺮﺳﯿﻮ اﺳﺖ ﺑﻨﺎﺑﺮاﯾﻦ ﻟﮑﻮﭘﻨﯽ ﻣﯽدﻫﺪ و ﻋﻔﻮﻧﺖ اﯾﺠﺎد ﻣﯽﺷﻮد. اﻣﺮوزه ﺑﻪ ﺟﺎي اﯾﻦ دارو از ﻣﻬﺎرﮐﻨﻨﺪهﻫﺎي ﺗﮑﺜﯿﺮ ﺳﻠﻮﻟﯽ ﻣﺎﻧﻨﺪ mycophenolate mofetil ﮐﻪ داروي safe ﺗﺮي اﺳﺖ اﺳﺘﻔﺎده ﻣﯽﺷﻮد.:mycophenolate mofetil آﻧﺰﯾﻢ اﯾﻨﻮزﯾﻞ ﻣﻮﻧﻮﻓﺴﻔﺎت دي ﻫﯿﺪروژﻧﺎز را ﻣﻬﺎر ﻣﯽﮐﻨﺪ و ﻋﻮارض ﮔﻮارﺷﯽ (اﺳﻬﺎل) اﯾﺠﺎد ﻣﯽﮐﻨﺪ.
:sirolimus ﻣﺎﻧﻊ از اﯾﻦ ﻣﯽﺷﻮد ﮐﻪ ﺳﻠﻮل از ﻓﺎز G0 وارد ﻓﺎز G1 و S ﺷﻮد و ﺑﺪﯾﻦ ﻃﺮﯾﻖ ﺗﮑﺜﯿﺮ ﺳﻠﻮﻟﯽ(ﺧﺼﻮﺻﺎً ﺳﻠﻮلﻫﺎي اﯾﻤﻨﯽ) را ﻣﻬﺎر ﻣﯽﮐﻨﺪ. از ﻋﻮارض اﯾﻦ دارو ﻣﯽﺗﻮان ﺗﺮوﻣﺒﻮﺳﺎﯾﺘﻮﭘﻨﯽ و ﻫﺎﯾﭙﺮﻟﯿﭙﯿﺪﻣﯽ را ﻧﺎم ﺑﺮداﮔﺮ. اﯾﻦ دارو در ﻫﻤﺎن اولِ ﭘﯿﻮﻧﺪ ﺑﻪ ﺑﯿﻤﺎر داده ﺷﻮد ﻣﻤﮑﻦ اﺳﺖ ﻓﺮاﯾﻨﺪ ﺗﺮﻣﯿﻢ زﺧﻢ ﺣﺎﺻﻞ از ﭘﯿﻮﻧﺪ ﺑﯿﻤﺎر را ﺑﻪ ﺗﺄﺧﯿﺮ ﺑﯿﻨﺪازد. اﯾﻦ دارو ﯾﮏ وﯾﮋﮔﯽ ﺧﯿﻠﯽ ﺧﻮﺑﯽ ﮐﻪ دارد آن اﺳﺖ ﮐﻪ ﭼﻮن آﻧﮋﯾﻮژﻧﺰ را ﻣﻬﺎر ﻣﯽﮐﻨﺪ ﺑﺮاي ﺑﯿﻤﺎراﻧﯽ ﮐﻪ ﺑﻌﺪ از اﻧﺠﺎم ﭘﯿﻮﻧﺪ ﺳﺮﻃﺎن ﻣﯽﮔﯿﺮﻧﺪ ﺗﺠﻮﯾﺰ ﻣﯽﺷﻮد.
ﻧﮑﺘﻪ: ﺳﺮﻃﺎن (ﺑﻪ ﺧﺼﻮص ﺳﺮﻃﺎنﻫﺎي ﭘﻮﺳﺖ، ﻟﺐ، ﺳﺮوﯾﮑﺲ و ﻟﻨﻔﻮم) از ﻋﻮارض ﺗﻤﺎﻣﯽ داروﻫﺎي ﻣﺼﺮﻓﯽ ﺑﻌﺪ از ﻋﻤﻞ ﭘﯿﻮﻧﺪ ﮐﻠﯿﻪ ﻣﯽﺑﺎﺷﺪ (ﺑﻪ ﺟﺰ .(sirolimus
رد ﭘﯿﻮﻧﺪ :(rejection) ﺑﻪ دﻟﯿﻞ واﮐﻨﺶﻫﺎي اﯾﻤﻨﯽ رخ ﻣﯽدﻫﺪ. ﺗﻈﺎﻫﺮات رد ﭘﯿﻮﻧﺪ ﺷﺎﻣﻞ؛ -1 درد ﮐﻠﯿﻪ ﭘﯿﻮﻧﺪي: ﭼﻮن ﺑﯿﻤﺎر در ﻧﺘﯿﺠﻪي اﻟﺘﻬﺎﺑﯽ ﮐﻪ دارد دﭼﺎر ادم ﻣﯽﺷﻮد و اﯾﻦ ادم ﺑﺎﻋﺚ ﮐﺸﯿﺪه ﺷﺪن ﮐﭙﺴﻮل ﮔﻼﯾﺴﻮﻧﺪ و ﺳﻔﺖ ﺷﺪن ﮐﻠﯿﻪ و tenderness و در ﻧﺘﯿﺠﻪ درد ﭘﻬﻠﻮ ﻣﯽﺷﻮد. -2 ﮐﺎﻫﺶ ﺣﺠﻢ ادرار ﺑﯿﻤﺎر -3 اﻓﺰاﯾﺶ ﮐﺮاﺗﯿﻨﯿﻦ (ﺑﺎﻻي (9 ﺧﻮن ﻣﯽﺑﺎﺷﺪ.
ﻧﮑﺘﻪ: ﯾﮑﯽ از راهﻫﺎﯾﯽ ﮐﻪ ﺑﺮاي ﺗﺸﺨﯿﺺ رد ﭘﯿﻮﻧﺪ اﺳﺘﻔﺎده ﻣﯽﺷﻮد ﺑﺮرﺳﯽ ﺷﺮﯾﺎن ﮐﻠﯿﻮي اﺳﺖ. اﯾﻦ ﮐﺎر را ﺑﺎ ﮐﻤﮏ ﺳﻮﻧﻮﮔﺮاﻓﯽ داﭘﻠﺮ و MRA اﻧﺠﺎم ﻣﯽدﻫﻨﺪ. اﻟﺒﺘﻪ روش gold standardِﻣﺎ ﺑﯿﻮﭘﺴﯽ ﺧﻮاﻫﺪ ﺑﻮد.
ﻋﻔﻮﻧﺖﻫﺎي ﻓﺮﺻﺖﻃﻠﺐ راﯾﺞ در اﻓﺮادي ﮐﻪ ﭘﯿﻮﻧﺪ ﮐﻠﯿﻪ درﯾﺎﻓﺖ ﮐﺮدهاﻧﺪ (اﻓﺮاد ﺳﺎﻟﻢ دﭼﺎر اﯾﻦﻫﺎ ﻧﻤﯽﺷﻮﻧﺪ):
pneumocystis carinii .I
.II ﺳﯿﺘﻮﻣﮕﺎﻟﻮ وﯾﺮوس (CMV)
.III آﺳﭙﺮژﯾﻠﻮس
.IV ﻧﻮﮐﺎردﯾﺎ
boca virus .V
herpes virus .VI
.VII وﯾﺮوس ﻫﭙﺎﺗﯿﺖ B و C
ﺳﺨﻦ ﻧﻮﯾﺴﻨﺪه و ﺳﺮﮔﺮوه:
ﺑﺎ ﺗﻮﺟﻪ ﺑﻪ ﻧﺪاﺷﺘﻦ اﺳﻼﯾﺪ، در ﺟﻬﺖ ﯾﺎدﮔﯿﺮي ﺑﻬﺘﺮ ﺷﻤﺎ ﻫﻤﮑﻼﺳﯽﻫﺎي ﻋﺰﯾﺰ ﻋﮑﺲﻫﺎ و ﺗﻮﺿﯿﺤﺎﺗﯽ از اﯾﻨﺘﺮﻧﺖ در اﯾﻦ ﺟﺰوه ﻗﺮار داده ﺷﺪه. اﻣﯿﺪوارم ﮐﻪ اﯾﻦ ﺟﺰوه ﻣﻮرد ﻗﺒﻮل ﺷﻤﺎ دوﺳﺘﺎن ﻋﺰﯾﺰ واﻗﻊ ﺷﺪه ﺑﺎﺷﺪ.
شکوفه
ی سوال مادر من دیالیز میشه از فیستول دیالیز میش چند وقتیه موقع دیالیز خون داخل لوله ها سیاه میشه و دیگه نمیتونه بقیه دیالیزو انجخام بده میدونید دلیلش چیه؟